2017年02月20日
| 病院名 | 名古屋第二赤十字病院 | 設立母体 | 公的病院 |
|---|---|---|---|
| エリア | 東海地方 | 病床数 | 812 |
| 病院名 | 名古屋第二赤十字病院 |
|---|---|
| 設立母体 | 公的病院 |
| エリア | 東海地方 |
| 病床数 | 812 |
| コンサルティング期間 | 1年間 |
| コンサルティング |
|
|---|
診療材料の購入価格をベンチマークし、院内調整を十分に行ったうえでメーカーやディーラー(卸)と価格交渉した結果、1年間で診療材料費を約8400万円削減できた―。
グローバルヘルスコンサルティング・ジャパンが1月21日に開催したプレミアム新春セミナーで、名古屋第二赤十字病院の石川清院長はこのような講演を行いました。
我が国の財政が厳しさを増す中で、増加を続ける社会保障費、とくに医療費に白羽の矢を立てた改革が進められています。政府は2016-18年を経済・財政再生に向けた集中改革期間に位置付けており、社会保障に関係する国費の増加を集中的に改革することで、3年間で1兆5000億円に抑える方針を立てるなどしています。
そうした中で診療報酬が大幅にプラス改定される可能性は低く、医療機関経営、中でも医薬品や医療材料の使用量が必然的に多くなる急性期病院においては「コストの適正化」が極めて重要になります。
名古屋第二赤十字病院でも、こうした点を踏まえ、2014年3月に石川院長をトップとする経営改善委員会を設置。「年間8億円」を目標とするコスト削減計画を打ち立てました。とくに、同院では診療材料費が年間1億円のペースで増加していたため、副院長・医局長・経理部長・看護部副部長・関連部門責任者で構成される「コスト削減プロジェクトチーム」を発足させました。
そこではグローバルヘルスコンサルティング・ジャパン(GHC)の診療材料価格のベンチマークデータが活用されています。これは同一銘柄の診療材料について、全国の病院が「どの程度の数量」を「いくらで購入」しているかをプロットしたものです。一般の市場でなりたっている「多数を購入すれば低価格で購入できる」という法則が、診療材料では成り立っていません。そのため同院では、例えば循環器領域の診療材料をきわめて大量に購入しているにもかかわらず、全国平均よりも高い価格で購入している(同一銘柄での比較)ことがGHCのデータから明らかになりました。
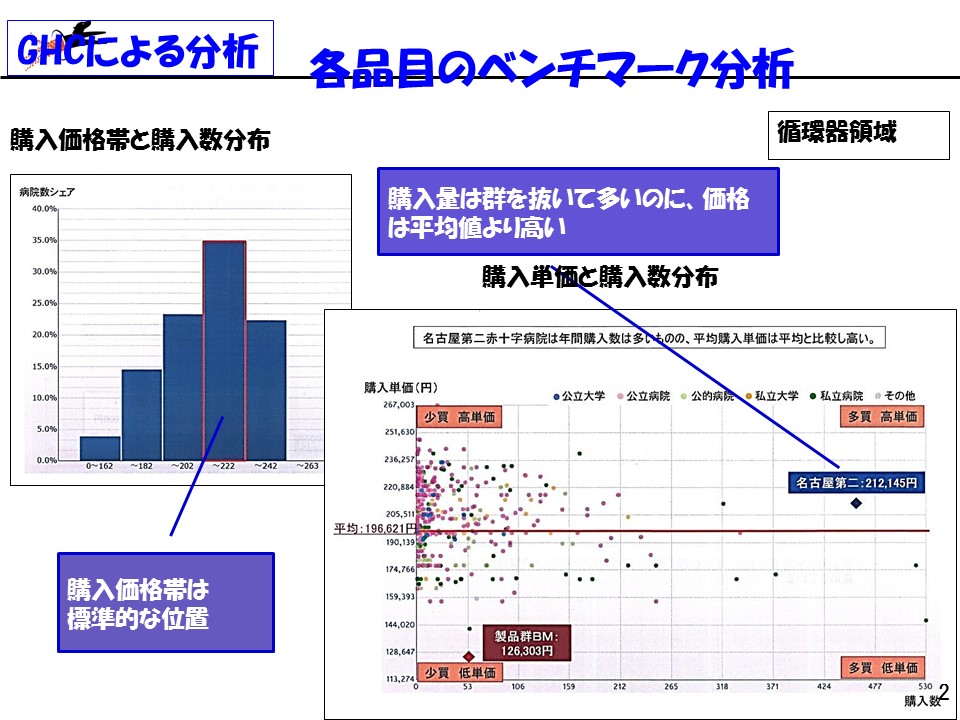
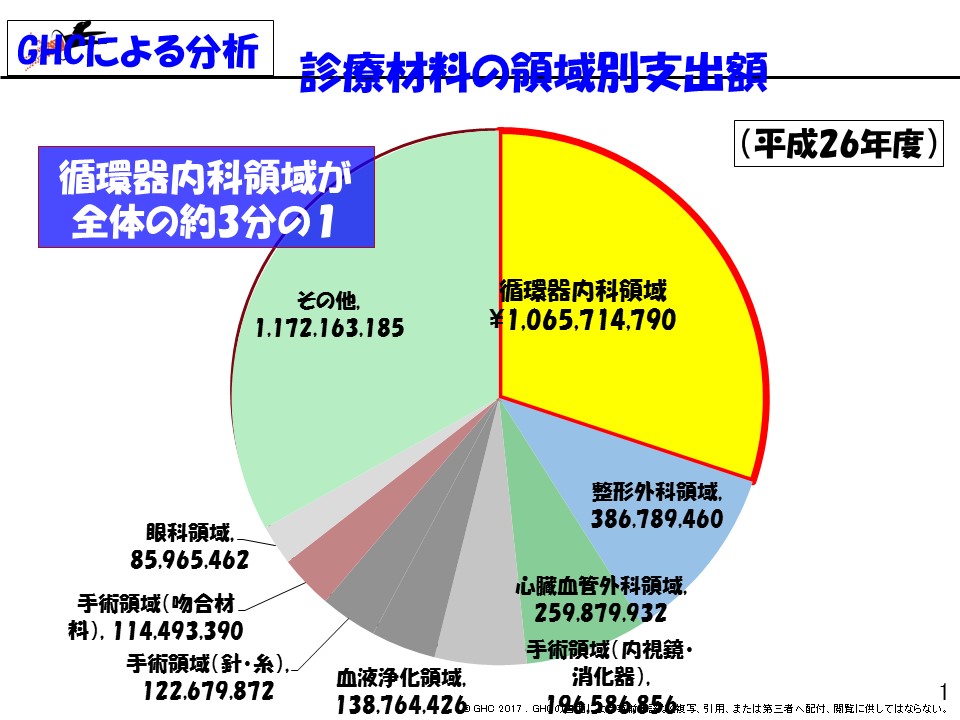
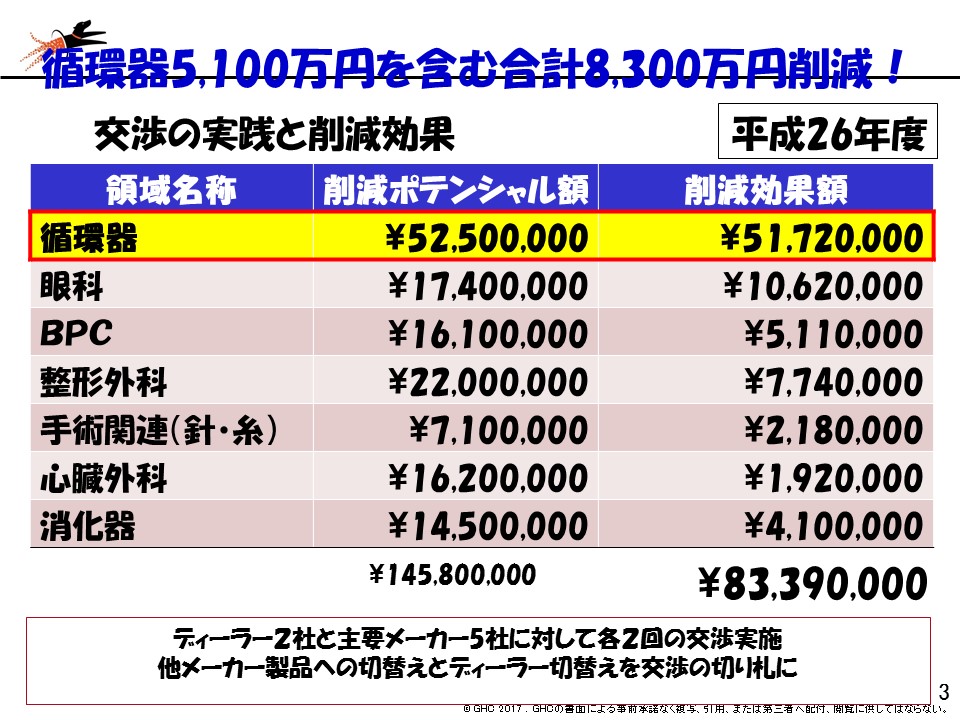
領域別に診療材料に関するベンチマーク分析をすると、▼循環器領域で5250万円▼眼科領域で1740万円▼BPC領域で1610万円▼整形外科領域で2200万円―という削減ポテンシャル(購入価格を引き下げた場合のコスト削減予測)があることが分かりました。そこでは、病院における「診療材料の領域別支出額」が重要になります。シェアの大きな領域では、バイイングパワーも強くなるため、価格交渉を比較的有利に進めることができますが、シェアの小さな領域では、投下する資源(時間や人材)に比べて、コスト削減の効果が小さいからです。こうした見極めにもGHCが支援を行いました。
もっとも、こうしたデータ分析だけではコスト削減は実現しません。綿密な「院内調整」と、粘り強い「価格交渉」が必要となるのです。
前者の院内調整について石川院長は、▽職員のモチベーションを低下させない▽関係職員とのコンフリクトを発生させない▽診療効率の低下・医療安全リスクの増大は絶対に回避する―という基本原則を徹底しなければいけないと強調します。特に診療材料を使用する医師をはじめとしたスタッフに理解を求め、協力してもらうことが重要です。
院内の調整が完了した後には、副院長が前面に出てディーラー(卸)とメーカー(主要)を相手に価格交渉を行っています。石川院長は「ディーラーの切り替えや、他メーカー製品への切り替えも切り札にした。ただしメーカー・ディーラーとの信頼関係を崩してもいけない。GHCの協力を得て、今後も交渉スキルとノウハウを蓄積していく必要がある」とコメントしています。
この結果、2014年度には▼循環器領域で5172万円▼眼科領域で1062万円▼BPC領域で511万円▼整形外科領域で774万円―など、合計8339万円のコスト削減に成功し、2013年度に陥った経営の一大危機から2年後の2015年にはV字回復を果しました。
 名古屋第二赤十字病院では、GHCのサポートによって診療材料費を年間8400万円程度削減することに成功
名古屋第二赤十字病院では、GHCのサポートによって診療材料費を年間8400万円程度削減することに成功
また石川院長は、経営の一大危機からV字回復をした要因として、「幹部一同はじめ職員1人ひとりが主体的に行動したこと、さらに、職員の繋がり(特に事務職員と医師)ができ、職員が一丸となったこと」を挙げました。そして、その背景になったのは2012年から3年間にわたって取り組んだ全病院的なコーチングであったと強調しました。
同院では2012年から3年間で全職員の約4分の1に当たる469人がコーチングに参加しました。その結果、多くの職員に▼主体的に物事を考え、行動する力▼リーダーのリーダーシップ▼職員間の良好なコミュニケーション▼職員間の繋がり―などが見られるようになりました。その結果、いろいろな部署で主体的な動きが見られたほか、今回の経営の一大危機からのV字回復や多剤耐性菌による院内感染など病院の重大な課題も乗り切れたと締めくくりました。
2018年度は診療報酬・介護報酬の同時改定が行われるほか、新たな医療計画・介護保険事業(支援)計画のスタートや、国民健康保険の都道府県化、新たな医療費適正化計画のスタートなど、医療・介護をめぐる制度が大きく動く「惑星直列」の年になると言われ、医療機関や介護サービス事業所・施設は、こうした制度の動きに対応しなければいけません。
GHC代表取締役社長の渡辺幸子は「2018年度診療報酬改定は厳しいものになるのではないか。我が国では先進諸外国と比べて急性期病床が倍以上あり、財務省はさらなる7対1病床の削減を求めてくるであろう。米国メイヨ―クリニックとGHCの共同研究によれば、医療の質は症例数と相関することが分かっている。今後、全国各地で設立母体すら超えた統合・再編が進んでいく」と見通したうえで、実際の病院の改善事例などからヒントをつかんでほしいと訴えました。
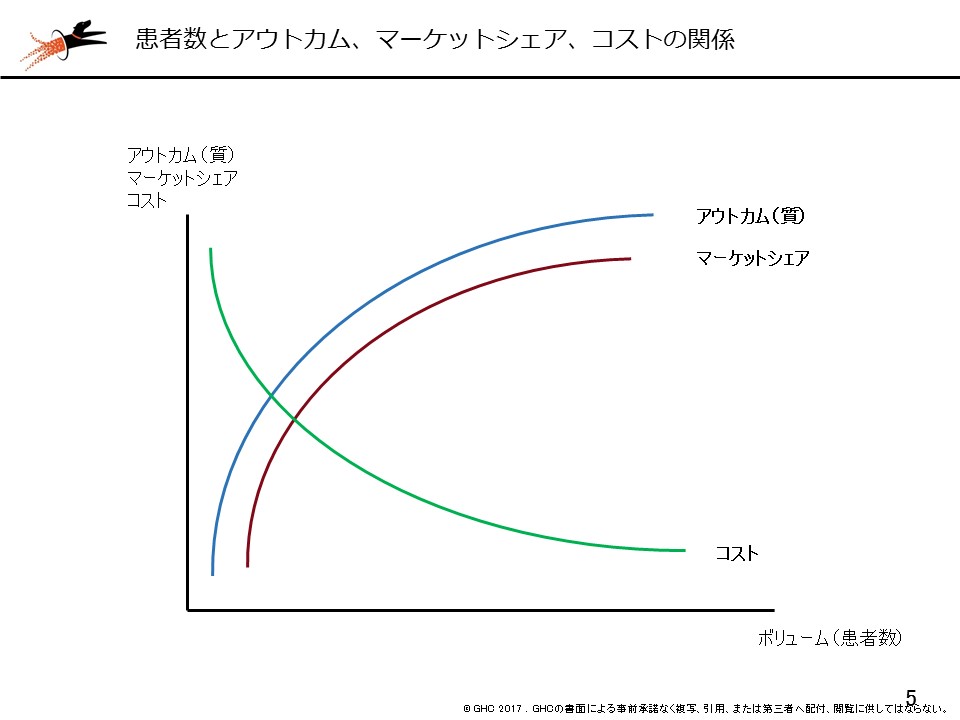 症例数(患者数)の増加によって、コスト削減だけでなく、医療の質向上が期待できる
症例数(患者数)の増加によって、コスト削減だけでなく、医療の質向上が期待できる
1月21日のプレミアム新春セミナーでは、GHCシニアマネジャーの湯浅大介と、マネジャーの湯原淳平も講演。
GHC湯浅は、7対1入院基本料の施設基準などが診療報酬改定の度に厳格化される中で、病院経営を持続させるためにどのような経営改革を行うべきかという視点で、2つの病院の事例を紹介しました。
2016年度診療報酬改定では、7対1入院基本料の施設基準の1つである重症患者割合(一般病棟用の重症度、医療・看護必要度の基準を満たす患者割合)が、従前の15%以上から25%以上に厳格化されました(200床未満では23%の経過措置あり)。このため、在院日数をより短縮(在院日数が長くなれば重症度は下がっていく)するとともに、新規の重症患者をより受け入れていくことが求められます。
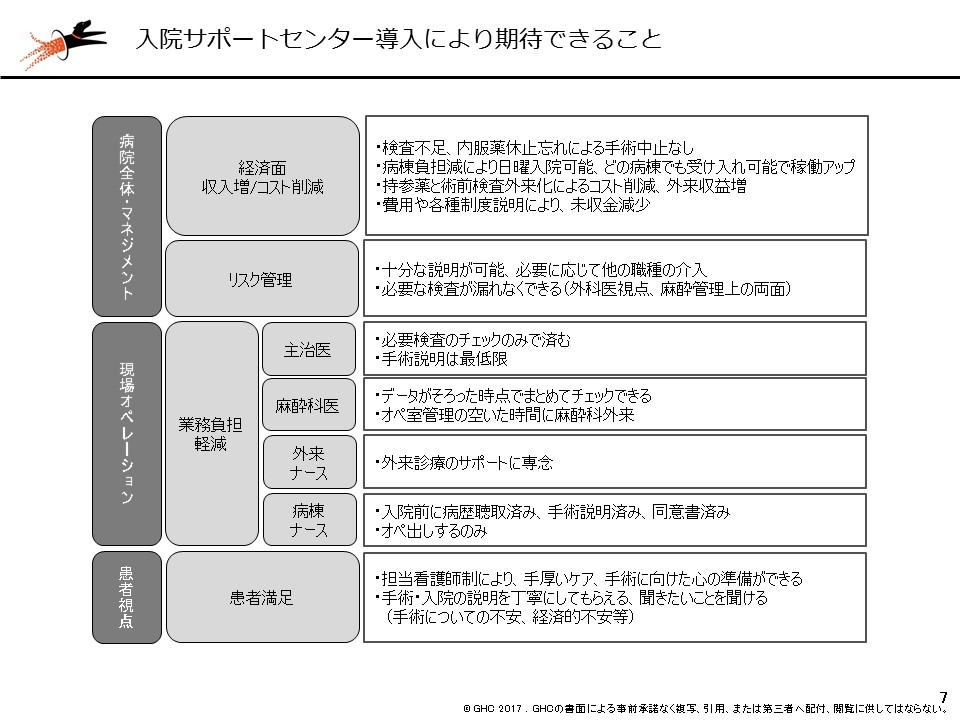
このように病床回転率を高めると、スタッフの業務負担が増加していくことになるため、A病院では入院・外来・手術などのハブとなる「入院サポートセンター」を設置しました。サポートセンターでは、どうしても病棟入院後に行いがちになっていた▼検査、入院、手術、医療費の説明▼病歴、麻酔問診確認▼持参薬の鑑別▼退院支援スクリーニング―などの業務を引き受けます。これにより、「検査不足などによる手術中止の防止」や「病床稼働率の向上」といった病院マネジメント、現場スタッフの業務負担軽減のほか、事前に丁寧な説明・ケアなどを受けられることによる「患者満足度の向上」が期待できます。実際にA病院では、2015年度上期と16年度上期の比較で▼月間症例数が17%増加▼DPC総収益が12%増加▼1人当たりコストが7%減少―という効果を上げ、3億円の赤字決算から1億円の黒字決算へとV字回復を実現しています。
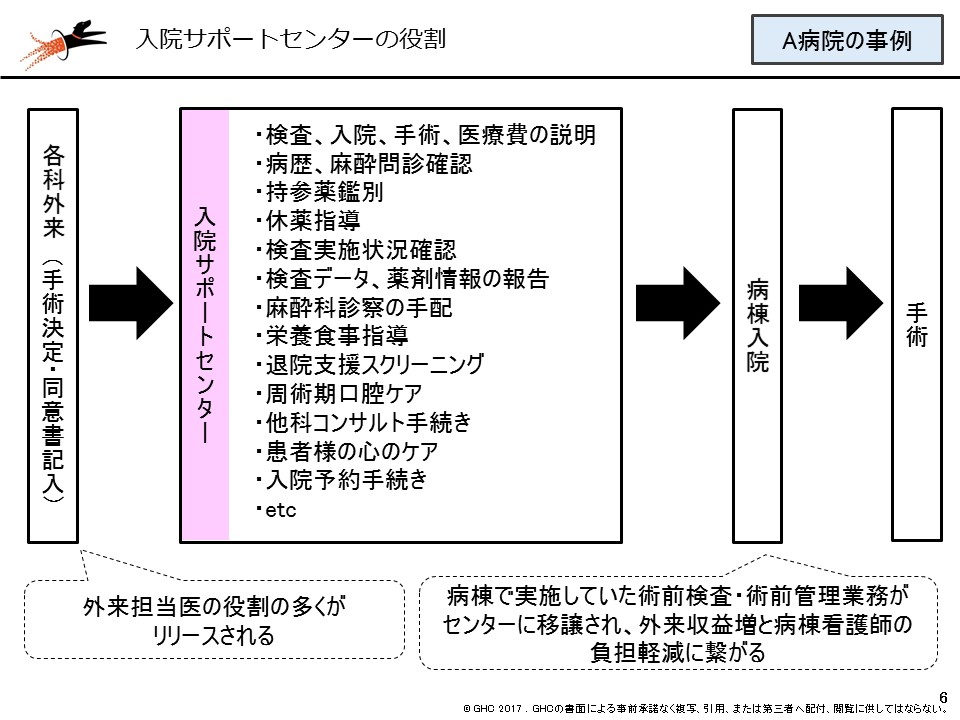 外来と病棟をつなぐ「入院サポートセンターの設置」によって、外来・入院それぞれに大きな効果が生まれる
外来と病棟をつなぐ「入院サポートセンターの設置」によって、外来・入院それぞれに大きな効果が生まれる
またB病院では、手術室の稼働状況改善や、地域連携パスの強化による在院日数サポートセンター設置によって、看護必要度データの精度改善(チェック漏れの解消など)といった複合的な取り組みによって2016年度からDPCII群に昇格。さらにDPC機能評価係数IIの向上(効率性は全国700位台から300位台に、救急医療は全国300位台から100位台)という効果も得られています。
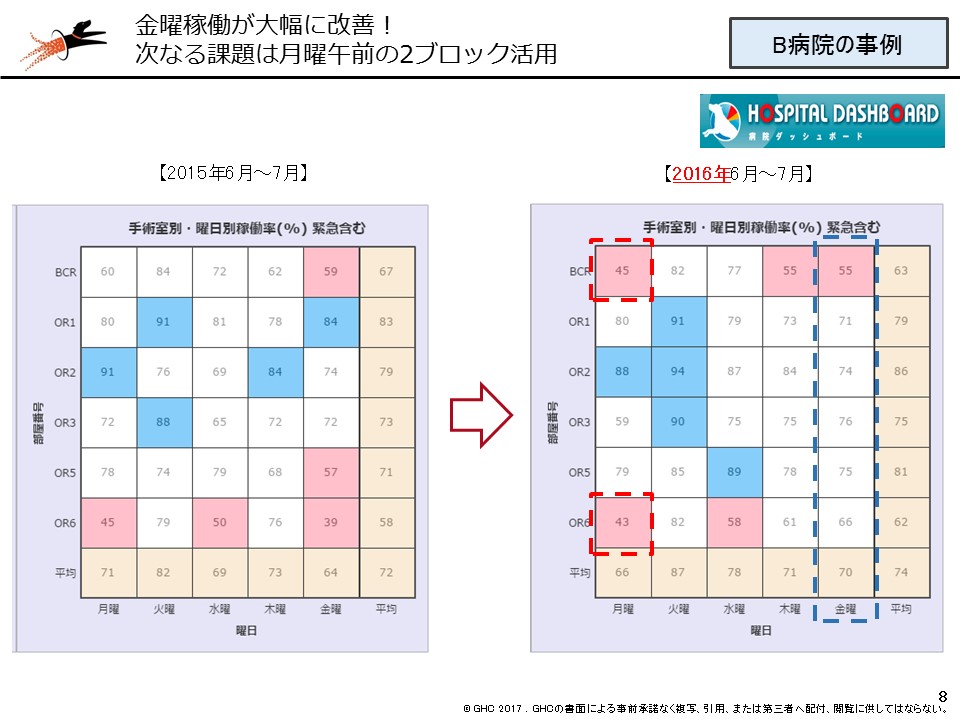
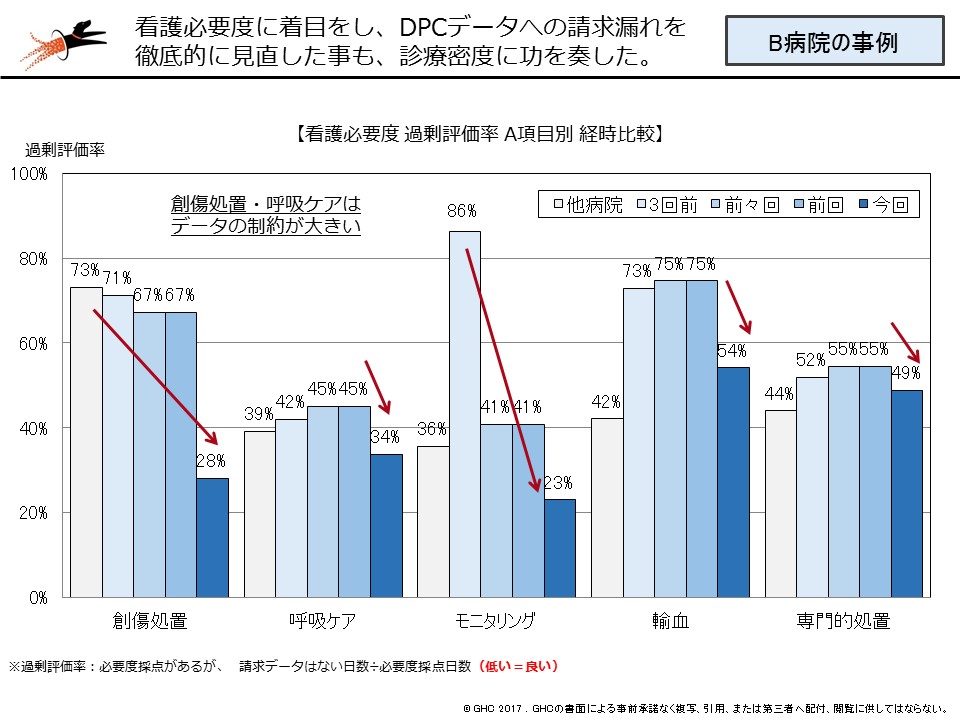
湯浅は、自身が支援した2病院の事例をもとに、「患者を待たせない」、「患者を断らない」、「患者に丁寧に接する」(いずれも入院サポートセンターの設置など)、「入院診療への注力」、「医療の質の向上」といった基本的な視点に立ち返ることを強調しています。
一方、GHC湯原は、医療・介護連携の重要性を改めて訴えました。前述のように、7対1をはじめとする急性期病棟では「重症患者割合」の向上がこれまで以上に必要になりましたが、裏を返せば「急性期を脱した患者」をいかにその状態にあった病棟や介護施設に送るかが重要となります。
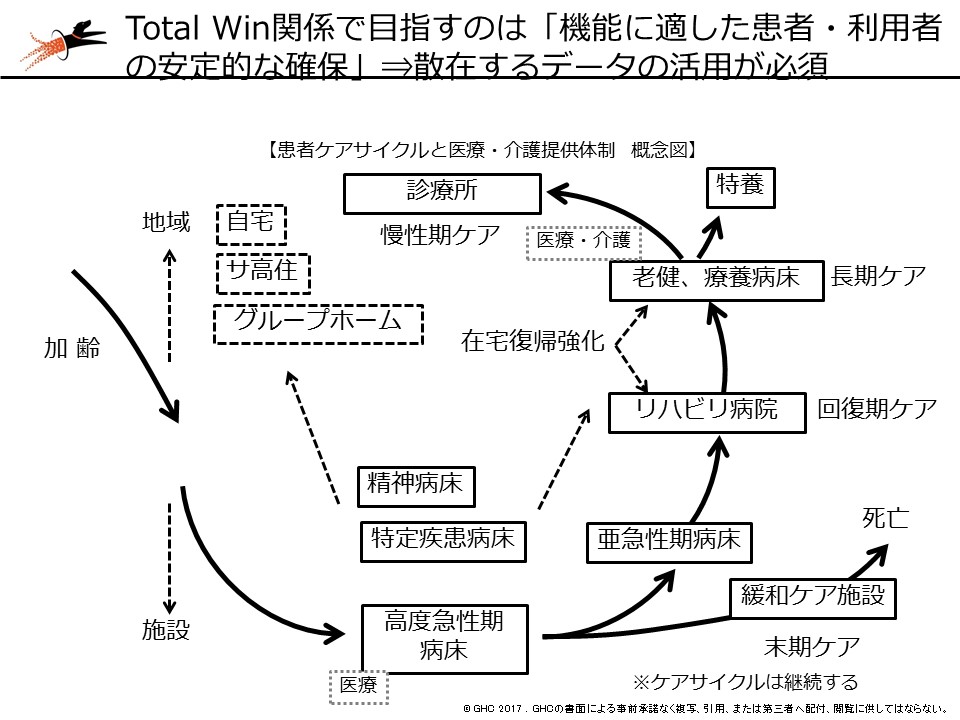
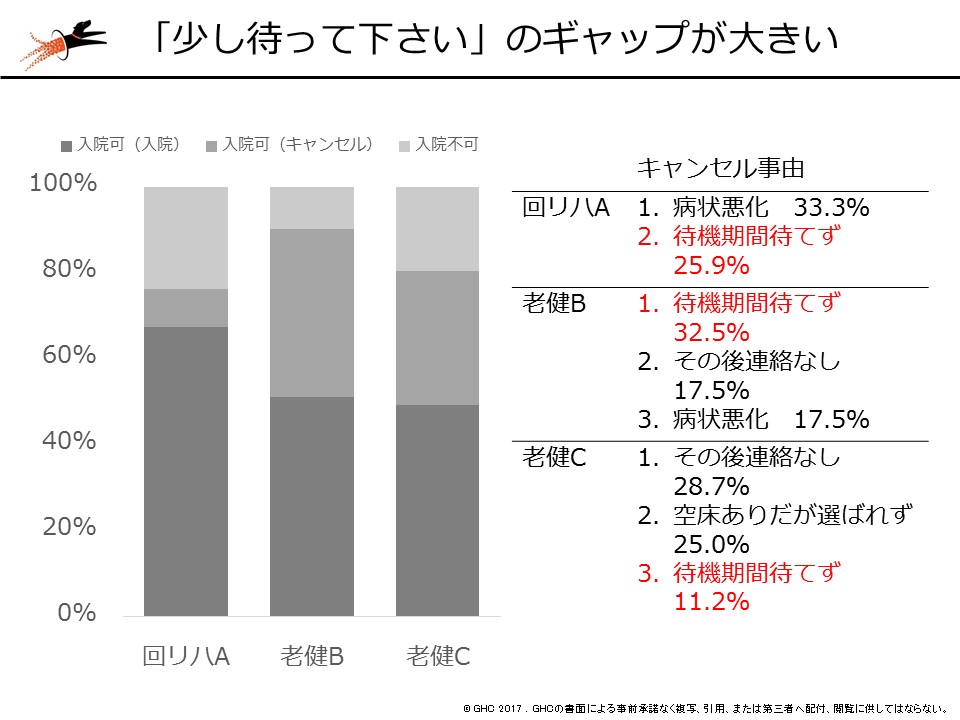
しかし、ここで気を付けなければいけないのは「医療と介護では言葉の概念や時間間隔が異なる部分がある」という点です。湯原は「少し待ってください」という言葉の意味を例にあげました。急性期病院から回復期病棟や介護老人保健施設などに患者を送る際に、受け入れ側が「現在は満床だが、もう少しで退所する患者がいるので、少し待ってください」と求めるケースがあります。この場合、急性期病院側は「少し=2、3日」と受け止めますが、回復期病院では「少し=4、5日」、老健施設ではさらに長期間を「少し」と考えていることが多いと湯原は指摘します。このミスマッチが「介護施設は遅い」「急性期病院は急ぎすぎる」という意識のズレにつながり、現場レベルでの連携を阻害している可能性があります。
そこで湯原は「急性期病院も介護の現場を一定程度理解することが重要」と提案。▼情報共有▼共通の言語▼報酬の違いの理解―を進め、医療・介護連携を推進していくことが必要になると強調しています。
| 広報部 | |
 | 事例やコラム、お役立ち資料などのウェブコンテンツのほか、チラシやパンフレットなどを作成。一般紙や専門誌への寄稿、プレスリリース配信、メディア対応、各種イベント運営などを担当する。 |
Copyright 2022 GLOBAL HEALTH CONSULTING All rights reserved.