2014年06月26日
今後の医療改革の方向性を示す「病床機能分化」と「在宅医療」の2大キーワードを推進する上で、重要な役割を担うケアマネジャー(介護支援専門員)の質向上をめぐり、社会保障審議会・介護給付費分科会が25日議論を開始しました(資料はこちら)。

同日の会合は、ケアマネジャーの質向上を議論する初回だったため、厚生労働省から主な論点が示され、これを軸に委員が議論しました。
議論が集中したのは大きく2点。居宅サービス計画書(ケアプラン)を作成する「居宅介護支援事業所」の公正・中立性を確保する一手法として、ケアマネジメントの業務に特化する「独立型事業所」の存在に注目が集まりました。ケアマネジメント以外の介護サービスも提供する「併設型事業所」は、ケアマネジメント以外の業務の経営状況の影響を受けて、公正・中立性の確保に支障をきたす可能性もあるためです。もう1点は、要介護者をアセスメントする際、ケアマネジャーが使う様式が標準化されていないことへの問題提起です。
ケアマネジャーの質向上をめぐる論点として、厚労省が示したのは(1)公正・中立な居宅介護支援事業所の在り方(2)ケアプランに位置付けられたサービスがインフォーマルサービスのみの場合の評価(3)特定事業所加算の要件見直し、ケアプランと各介護サービスの個別サービス計画との連動性向上(4)ケアマネジャーに関連するデータ活用の推進(5)利用者の自立を支援するケアマネジメントの実践と多職種連携の強化、地域ケア会議などの活用推進(6)福祉用具貸与のみのケアプラン作成と同一建物居住者へのケアマネジメント(7)介護予防支援の仕組み変更への対応――の大きく7つ(図表1参照)。

図表1:ケアマネジメントの論点
田中滋分科会長(慶応義塾大学名誉教授)は冒頭、「プロセス全体とケアマネジャー自身の質向上の問題は分けて議論してもらいたい」と注文を付けました。制度上の課題をケアマネジャー個人の課題と一緒くたに議論してしまうと、ケアマネジャーに過度な努力を強要する結論につながる恐れがあるためです。
この日最も活発に意見が交わされたのは、独立型事業所の存在について。厚労省が示した資料(「居宅介護支援事業所及び介護支援専門員業務の実態に関する調査報告書」2013年調査)によると、アンケートに回答した742事業所のうち、併設サービスがない独立事業所は全体の10.2%(図表2参照)で、過去3回の調査と比較すると「わずかながら減少傾向にある」(全国老人クラブ連合会の齊藤秀樹常務理事)のが実態です。
逆に言うと、事業所の大半がケアプラン作成以外のサービスの事業所と併設していて、こうした事業所全体の経営状態にケアマネジャーの質が左右される可能性もあります。このため、日本介護支援専門員協会の鷲見よしみ会長は「ケアマネジャーが置かれている環境、つまり事業所・施設の経営上の課題解決も必要」と指摘しています。
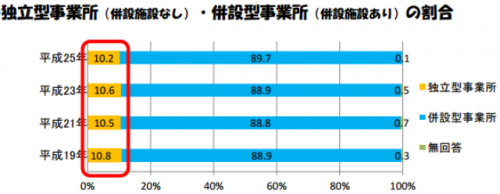
図表2:独立事業所の割合の推移
また、厚労省が示した「区分支給限度基準額に関する調査」(10年調査)によると、市町村のケアプランのおよそ9割が「見直す余地がある」とという評価でした(介護保険給付の支給限度額のうち7―9割を占める利用者および限度額超過の利用者の計1万2730人が対象、期間は2010年3月分)。
区分支給限度基準額を超えたケアプランを作成した理由として、ケアマネジャーからは「家族などで介護が補えないため」「利用者本人や家族からの強い要望があるため」との回答が多く、「実際は必要がないサービスでも、利用者や家族に押し切られている実態があるのではないか」(認知症の人と家族の会の田部井康夫理事)などの指摘もありました。
ケアマネジャーの業務が併設事業所の経営状態に左右される背景には、利用者の要望を断りづらいという事情もあるため、「独立事業所を普及させるための何らかの誘導策が必要なのではないか」(齊藤氏)などの提案もありました。
次に注目を集めたのは、要介護者のアセスメントに使う様式の標準化。労働政策研究・研修機構の堀田聰子研究員は、アセスメントにかかわる様式が多様な現状について「諸外国の中でもかなり普通ではない状態。継続的な質向上と説明責任の向上のためには、ケアマネジメントの標準化が必要」と強調しました。
厚労省によると、アセスメントにかかわる様式には現在、数十種類程度あるいいます。最も利用されているのは全国社会福祉協議会(全社協)のガイドラインですが、それでも全体の30%程度。厚労省では、全体の40%は各事業所による独自の様式で占められるとみています。また、看護師出身のケアマネジャーのアセスメントは医療的な観点が強かったり、介護福祉士出身だと福祉的な観点が強かったりと、バックグラウンドによるばらつきもあるとのことです。
この日は「区分支給限度基準額」の取り扱いをめぐる議論もスタートしました。介護サービスは、要支援1と要支援2、要介護1-5の計7段階で、介護保険給付の支給限度額が決まっています。この限度額が見直されなかったことが議題の軸となる問題意識で、厚労省は、(1)区分支給限度基準額の占有率が高い人や限度額超過者が増加傾向にあるがどう考えるべきか(2)「定期巡回随時対応サービス」「複合型サービス」「小規模多機能型居宅介護」などの包括報酬サービスについて独自の限度額を設定することについて(3)限度額の検討に当って、加算という選択肢についてどう考えるか――の3つの論点を示しました(図表3参照)。

図表3:区分支給限度基準額の論点
特に、包括報酬サービスの普及に向けた議題という位置付けもあるため、この点に議論が集中。これについては、厚労省案に反発する意見もありました。
日本慢性期医療協会の武久洋三会長によると、小規模多機能型居宅介護と訪問看護の複数のサービスを組み合わせた複合型サービスの個別報酬について調査したところ、現状の報酬体系では「看護師2.5人を雇うことはできない。包括報酬サービスは在宅医療を推進する上での理念の面では賛同するが、物理的に人件費を賄えない」と指摘しました。
日本医師会の高杉敬久常任理事は、福祉用具の貸与で限度額のかなりの部分が占められ、包括報酬サービスを利用しづらくなるケースを上げ、「(包括報酬サービスは)伸びないのではなく、伸ばせない」と制度に問題があると指摘しました。
介護給付費実態調査月報(2014年2月分)によると、包括報酬サービスの利用状況の内訳は、定期巡回随時対応サービスの利用者数が5900人、複合型サービスが1700人、小規模多機能型居宅介護が7万800人となっています。
Copyright 2022 GLOBAL HEALTH CONSULTING All rights reserved.