2022年01月17日

新型コロナウイルスの感染拡大の影響で新公立病院改革ガイドラインの更新が延期されて1年以上が経ちました。国の方針はまだ示されていませんが、総務省の「持続可能な地域医療提供体制を確保するための公立病院経営強化に関する検討会」において2021年12月、新公立病院改革ガイドラインの中間とりまとめが公表されました(詳細はこちら)。
そこでは、やはり今後の新興感染症への対応、そして医師・看護師等の確保や働き方改革への推進が内容として新規に追加されています。22年度または23年度中に策定するということで、今年度中にはガイドラインがとりまとめられる予定です。一方、コロナ渦での病院経営に危機意識を持って、地域でのポジションを確立して病院を存続させようと改革を着実に進める公立病院もあります。先行きを見通せないこの時期の対応がガイドライン待ちの病院との差を生みそうです。公立病院は今、何をすべきなのか。これまでにGHCが支援した事例を交えて改革のポイントを整理しました。
Contents
まず、GHCが支援する公立病院経営強化の2つのケースを紹介しましょう。
北陸地方のA病院(100 床台後半)は、経常収支ベースで黒字をもともと維持していましたが、患者さんの受診状況や診療報酬の算定実績などの分析は個人のノウハウに頼り切りでした。そのため、診療報酬の算定や部門ごとの業務改善の目標があいまいで、全国の同規模の病院の中で、自病院がどの程度の位置付けにあるかの分析(ベンチマーキング)も行われていませんでした。
「経営の効率化」を進めるため、GHCではデータ分析をした上で、部門ごとの担当者との議論で課題を洗い出し、▽健診からのピックアップによる集患強化▽診療報酬の単価向上▽クリニカルパスの改善や意識改革などによるコスト削減の推進-という観点から改革のメニューを検討しました。
その後、病院側と話し合い提案した目標の一つが外科病棟での薬剤管理指導料の算定1カ月当たりの目標件数です。
これは、GHCのウェブアプリケーションサービス「病院ダッシュボードχ(カイ)」を使った分析がベースです。薬剤管理指導料の「算定率」と、算定する機会に対して実際に何回算定できていたのかを示す「算定機会率」を分析すると、A病院はそれぞれ59.5%と50.2%でした。算定率は全国の同規模の222病院中168番目、算定機会率は124番目という結果です=図1=。
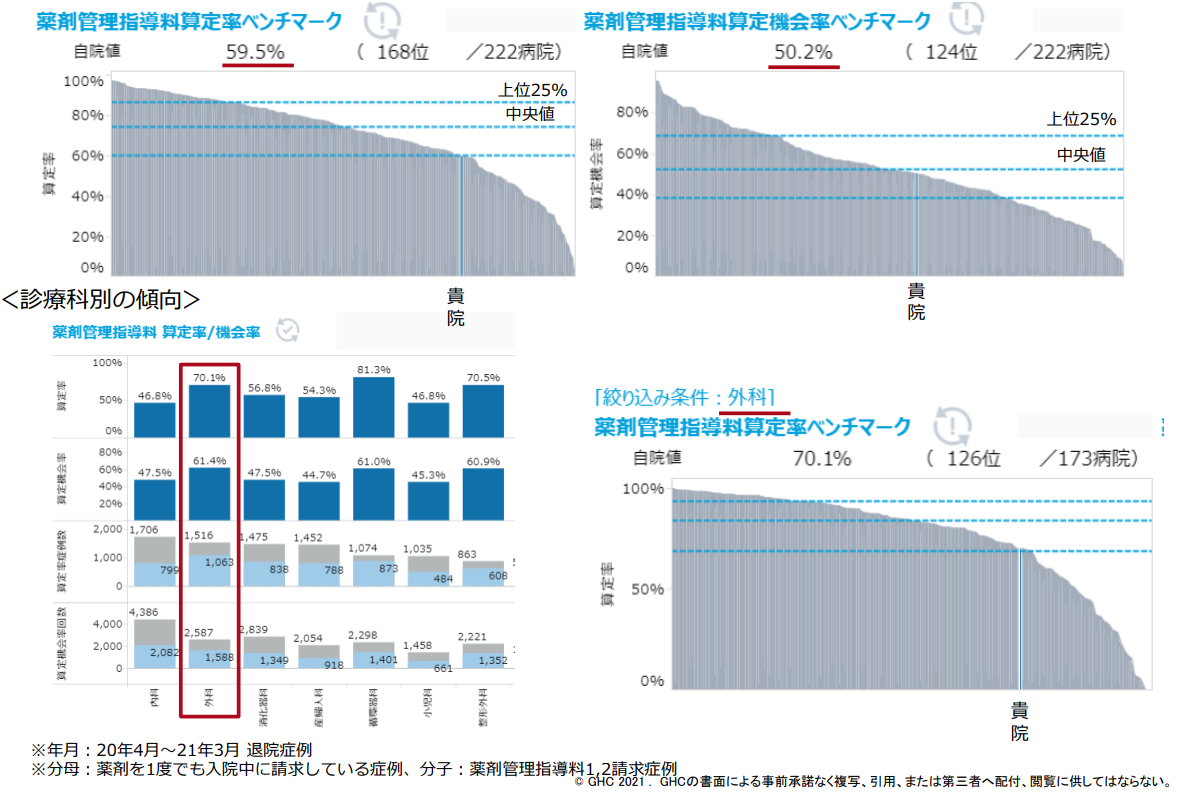
算定機会率を診療科別に分析すると、循環器科81.3%、整形外科70.5%、外科70.1%などの順。そのうち外科では、予定手術も多く、介入の計画が立てやすい診療科の1つであるため、特に大きなポテンシャルを秘めていることが分かります。
一方、近畿地方のB病院(400 床台)は本職の医業収支ベースで黒字を達成している優良病院ですが、地域でのポジションをより堅固にするため、経営陣は「病院の将来を職員に考えてほしい」「自分の部門の数字にもっと意識を向けてほしい」と感じていました。
病院経営に対する全職員の意識を高めるきっかけにしようと、GHCでは増収やコスト削減などに関するアンケートとヒアリングを各部門の担当者に行い、それぞれの目標を提案しました。
その結果、事務部門のうち経営企画では、フェイスブックでの情報発信を充実させ、閲覧数を月1,500人以上確保する目標を掲げました。医事では、未収金の発生を年1,500万円以内に抑えることを目指します。
事務部門以外では、人間ドックの稼働率を90%以上(年間ベース)に高めて集患につなげるため、健診部門が積極的な広報・営業などに取り組みます。
現場の意識を高めて成果を生み出すため、2病院では、目標の達成度を院内で報告するルールも作りました。月ごとの目標を達成していたらノウハウを共有し、未達なら部署の垣根を越えて改善策を検討します。
ただ、新たな会議を立ち上げて頻繁に報告していると負担が増えてしまいます。それを避けるため、既存の会議や委員会で、毎月ではなく数カ月置きに報告する形になりました。
総務省は2007年12月、「公立病院改革ガイドライン」を全国の自治体に通知しました。
自治体から毎年多額のお金を繰り入れられているのに、全国の公立病院の7割近くが2005年度に赤字になるなど経営悪化が問題視されていました。それを改善しようと、菅義偉総務相(当時)が同年5月の経済財政諮問会議で、「経営の効率化」「再編・ネットワーク化」「経営形態の見直し」の観点から病院改革を進める考えを示したのがきっかけです。
総務省のガイドラインは、それら3つの観点を踏まえた「公立病院経営強化プラン」の作成を各自治体に要請する内容です。「経営の効率化」では▽経常収支比率▽職員給与費対医業収益比▽病床利用率-を例に挙げ、それらの改善目標の設定を求めました。
2015年3月には、地域医療構想の概念を改革プランに反映させるため、総務省が「新公立病院改革ガイドライン」を作りました。新ガイドラインでは、地域医療構想を踏まえて公立病院の役割を明確化するよう求めています。
総務省は当初、新たな改革プランの期間が終了する2020年度末に先立ってガイドラインを改定する方針でした。しかし、新型コロナウイルスの感染が各地で拡大する中、同年10月に延期を表明し、国の方針は前述の通り、中間とりまとめが公表されているに過ぎません。
その後は、病院の改革プランを独自に作り直す自治体と、国のガイドライン待ちの自治体に対応が二極化しています。ただ、国が方針を示さなくても地方では人口減少が、都市部では少子・高齢化が進みます。先行きを見通せないこの時期の対応が病院の存続を左右しかねません。
GHCでは、そういう視点から改革プランの作成を支援しています。
公立病院への支援は、「現状分析」をベースに5年後を見据えて改革プランを具体化します。現状分析は、人口動態や患者数などの外部環境と、診療報酬の単価の状況など内部環境の二本立てで、それによって地域での病院の役割を見極め、「経営の効率化」の目標を検討します。
外部環境は、地域の医療需要をどれだけ深く分析できるかがポイントで、消防や国保のデータを活用して患者動向を可視化します。
GHCでは、病院へ依頼をして救急車の搬送件数の生データを各エリアの消防署から入手してもらっています。それを分析することで、どの市町村のどのエリアから、どんな患者さんがどの医療機関にどれだけ搬送されたかを年度別に集計できます。図2を見ると、2020年に開院したA病院(オレンジ分)は、「G地区」でほかの病院のシェアを奪うことに成功していますが、「F地区」ではまだ存在感を示せていません。
さらに、疾病の重症度別の搬送件数も分かるので、周辺の医療機関がどの分野を得意としているのかを見極められます。
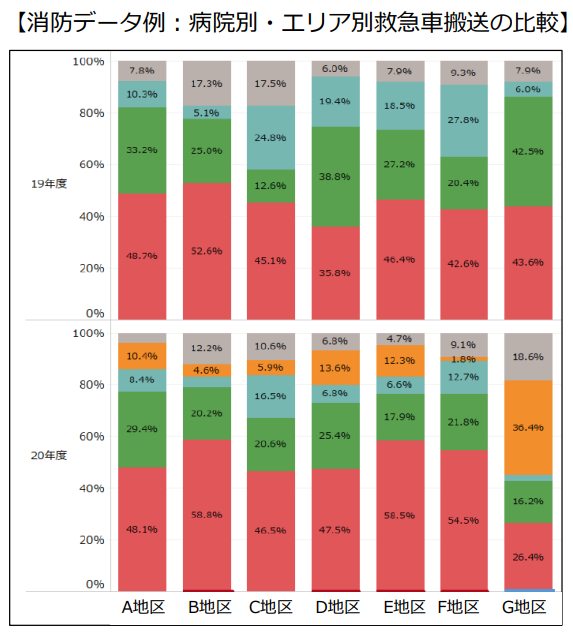
これらのデータで外部環境を把握し、将来の予測を立てれば自病院が地域でカバーすべき役割が見えてきます。
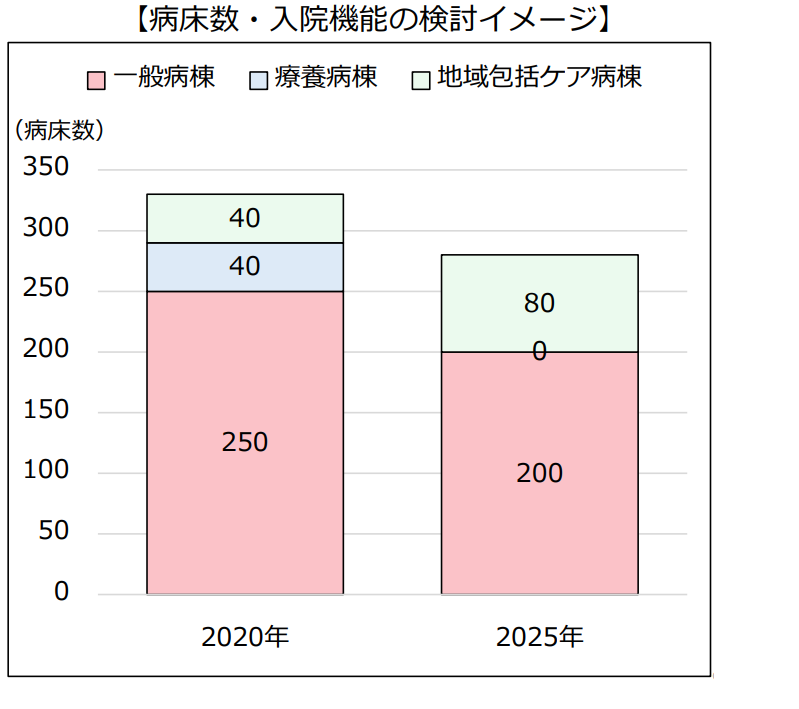
2020年に支援した公立病院では、人口が減少する5年後を見据え、療養病床40床を全てなくして急性期病床も50床減らすダウンサイジングのプランを描きました=図3=。
一方、内部環境の分析では、診療報酬の単価向上や集患などの増収対策とコスト削減の両面で経営基盤強化の糸口を探ります。ただ、入院部門での収益増を目指すにしても実際に何をすべきかを決めるのは簡単ではありません。今回紹介したA病院は、病棟業務の分析結果に基づき、薬剤管理指導料の算定強化などを提案したケースです。
病院の役割や経営基盤の具体策を提案したら、各部門の担当者とテーマごとに30~60分打ち合わせをして改革プランに盛り込む目標を決めます。現場の意識を高めるため、経営改善は部門ごとに目標を設定し、行動計画に対策を落とし込むのがポイントです。
全国の公立病院と接していると、改革プランに対する受け止め方への温度差を感じます。事務部門だけで手軽に作ってしまう病院と、トップが陣頭指揮を執り改革につなげようとする病院とでは大きな差が生まれるでしょう。
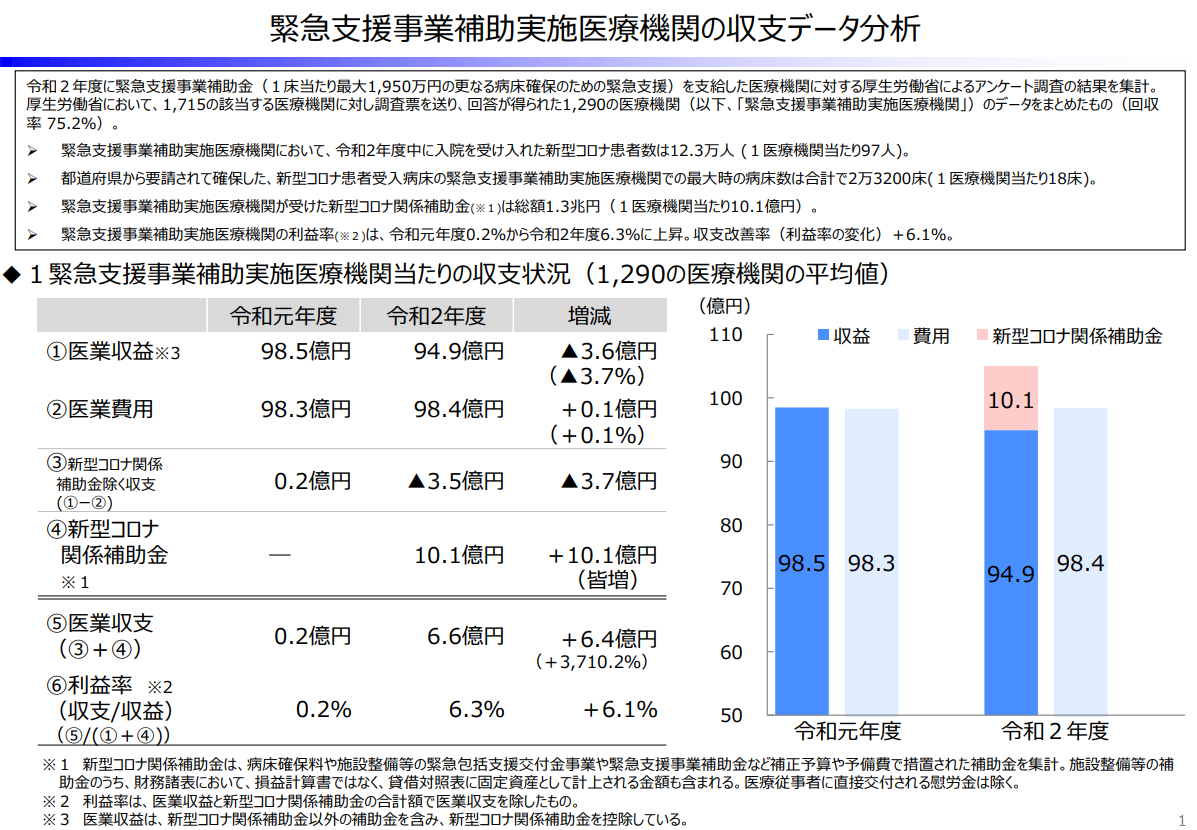
全国に拡大した新型コロナへの対応を巡り、公立病院が各地で存在感を強めました。ただ、新型コロナの患者さんを受け入れた病院では補助金なしに黒字を維持できていません=図4=。
受診控えの影響で縮小したマーケットが回復するかは見通せません。病院の存続を目指すなら、改革プランをただの“作文”で済ませるのではなく、そのための行動計画として捉えるのが早道です。
改革プランを早めに作り、ポストコロナを生き残りましょう。
| 岩瀬 英一郎(いわせ・えいいちろう) | |
 |
コンサルティング部門マネジャー。経営学修士(MBA)。一橋大学大学院商学研究科経営学修士コース修了。病院コンサルティング会社を経て、GHC入社。経営改善支援、新病院の開院支援、公立病院経営強化プラン策定支援など、幅広い分野の支援を実施しており、特に病床戦略、財務分析、地域連携分析を得意としている。コンサルティング部門チームリーダー。 |
Copyright 2022 GLOBAL HEALTH CONSULTING All rights reserved.