2021年02月09日
新型コロナウイルス感染症の拡大で叫ばれる「医療崩壊」。何が問題なのか――。識者たちにインタビューする企画2回目は、厚生労働省の次官級ポスト「医務技監」として、厚労行政におけるコロナ対策を指揮した鈴木康裕・前厚生労働省医務技監。2021年1月にグローバルヘルスコンサルティング・ジャパン(GHC)顧問にも就任した鈴木氏は、「司令官」として任に当たった怒涛の7か月を振り返り、伝えるべき情報が特に若者に届かなかったことについて「最大の反省点はリスクコミュニケーションだった」と語る(聞き手はGHC社長の渡辺さちこ、インタビューは2021年1月25日に実施)。
――「医療を動かす」をミッションに掲げた東京大学医療政策人材養成講座(HSP)5期で渡辺と同期だったご縁もあり、日頃からGHCセミナーご講演やコンサルタントも含めた政策ディスカッションにご指導・参加いただいていた「すーさん」(鈴木氏)ですが、2017年に初代「医務技監」に就任。初期のコロナ禍ではコロナ対策の司令官としてもご活躍されました。
医務技監の役割は、厚労行政の横串しです。例えば、ゲノム分析であれば、▼研究は「大臣官房厚生科学課」▼承認は「医薬・生活衛生局」▼値付けは「保険局医療課」▼産業政策は「医政局経済課」――がそれぞれ担当しており、部局が多く、縦割りになりがち。必ずしも省内が一つの方向に向かっているとも限りません。

その調整役が、医務技監の主な仕事です。中でも、データ活用による重要プロジェクトが多く、健康・医療分野でデータ活用する「データヘルス」や、ゲノム情報の医療活用「テーラーメイド医療」などを推進してきました。
そうした中、2020年1月からコロナ対策がメインの仕事になり、8月に退任するまで、怒涛の7か月間が始まりました。
当初、官邸も含めて一番つらかったのは、不確実性の中で意思決定し続けるということでした。今でこそ「高齢者の死亡率が高い」「潜伏期も感染する」など、徐々に「戦う相手」が見えてきましたが、当時は戦う相手が全く見えない状況でした。
さらには、どの薬剤が有効かなども分からず、戦うための武器もない。保健所の数やPCR検査の件数も圧倒的に足りませんでした。
ただ、新型インフルエンザ対策推進本部事務局の次長だった2009年、日本がパンデミックと戦うためには、「保健所やPCR検査の増加が課題の一つである」と自ら反省し、文書に明記もしていました。本来やるべき宿題を10年間こなせなかったという今回の失敗は、皮肉にも「これまで日本はパンデミックには至らなかった」というある種の成功体験が影響したのかもしれません。
現在、徐々に「戦う相手」が見えてきて、重症化を抑える薬剤などの武器も増えたことから、初期に5%だった致死率は、2020年7月以降に1%程度まで下がりました。今後はこれを季節性インフルエンザの致死率0.1%にどれだけ近づけるかという戦いになるでしょう。その主力になりえる武器がワクチンです。すでにイスラエルでは、60歳以上の40%がワクチン接種し、重症化率が圧倒的に下がったと聞いています。
4000万人が亡くなったスペイン風邪もそうでしたが、数年程度でウイルスは弱毒化するでしょう。ウイルスは人や動物に寄生しないと生きられないため、その最大の生存戦略は「寄生先が死なない程度に弱毒化する」なのですから。
――「戦う相手」が見えず、武器もないという状況の中でのご自身の采配を、今ならどう振り返りますか。
最大の反省点は、リスクコミュニケーションだったと思います。「戦う相手」が見えず、武器もないという状況の中で、唯一の感染拡大防止策は、国民の行動をいかに変えてもらうかだけです。にもかかわらず、結果としてはさまざまなメディアなどを通じて情報が錯綜し、正しく、透明な情報を国民に行き渡らせることが難しかった。
このことは、特に若い人たちへの情報発信において顕著だったのではないでしょうか。「自分たちは感染してもインフルエンザと変わらない」で終わってしまうのではなく、「自分たちの行動一つで高齢者への感染リスクを抑えられる」というようなもっと広い視点で今回のコロナ危機を捉えて、実際の行動を変えられるような情報発信を、もっと丁寧にやるべきでした。
――コロナ禍の病院経営は、全般的に大打撃を受けました。コロナ以外の感染症が激減したり、受療行動も大きく変化し、コンビニ受診やタクシー代わりの救急要請も減ったりする一方、がんの入院症例も減ったことは気がかりです。
2014年に西アフリカで大流行したエボラ出血熱のような「子供のサッカー状態」に陥ることを懸念します。当時、エボラだけを追いかけていたので、マラリアも結核も栄養失調も対策を怠り、結果、エボラの死者は減ったものの、それ以上にマラリアなどの死者が増えてしまうという事態になりました。

コロナを優先しすぎて、がん患者の死者が増える可能性があることは気がかりです。幸い、現時点で平均死亡者を上回る「超過死亡」が出ている状況ではないですが、がんのような疾患は中長期的な視点で注視することが必要でしょう。
――第3波の感染拡大を経て、医療提供体制の役割分担に注目が集まっています。
新型コロナによる死者が1万人を突破した米国ですが、その最前線の一つであるニューヨーク州では、驚くべき方法でコロナ危機を乗り越えていました。アンドリュー・クオモ知事は、強力な権限を発揮し、すべての病院は州の権限下であると位置づけ、コロナ受け入れ病院へ他病院から医療者の移動を徹底的に行いました。
米国はそれほど追い詰められていたとも受け取れますが、日本の現状において、そこまでやる必要があるかは分かりません。ただ今後、東京の感染者数拡大が止まらないという状況に陥れば、病院の機能にしっかりとメリハリを付けて、病院間での人の融通も含めた施策が必要になってくるかもしれません。
――米国も民間病院が多いですが、日本では今まさに民間病院の協力要請で四苦八苦している状況です。米国との違いは何ですか。
米国は連邦国家なので、そもそも州の権限が大きく、そのための仕組みも整っています。
また日本の医療逼迫の根底にあるのは「人」の問題です。執筆された『医療崩壊の真実』にも書かれていますが、人口当たりの医療従事者は先進諸国と比較して大きく変わりませんが、病床が多すぎるので、医師や看護師一人当たりで診る病床が先進諸国の5倍前後というようなことになっています(図表)。だからすぐに病床が逼迫してしまう。
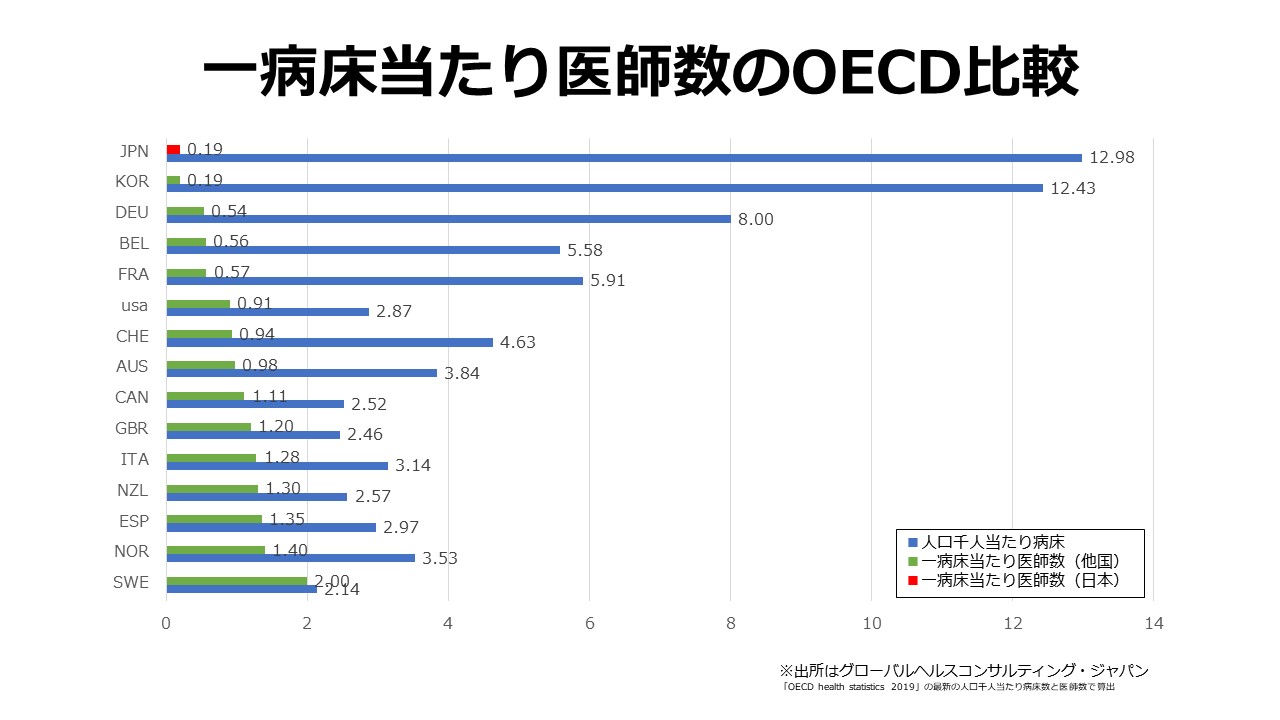
一方、ヨーロッパでコロナ患者の致死率が一番低いのはドイツです。違いは、他のヨーロッパ諸国と比較して、人口当たりの病床数がそれなりに多いということです。日本は確かに病床が多すぎるので、日本と米国の中間くらいに位置するドイツくらいを目指すのが妥当でしょう。さらにはICU(集中治療室)など超重度の病床も欧米と比べて比較的少ないので、それらもさらに整備しておくべきです。

ここ20年で見ると、4~5年の間隔でパンデミックが発生しています。そのことを前提に医療制度の見直しも人材養成もやる必要があるでしょう。平時の医療で常にパンデミックを想定した体制は不要ですが、有事に何がどれだけ必要なのか、有事の際にその必要な資源をいかに迅速に集めることができるのか、この2つを同時に整備することが求められています。
防衛省には退官した元自衛官に一定の給料を支払い、年に何回かは訓練して有事には自衛隊に復帰する「予備自衛官」という制度があります。看護師の3分の1が離職中の「潜在看護師」については、これを参考にできるのではないかと考えています。
例えば、潜在看護師を予備自衛官のように活用し、年に何回かは訓練した上で,パンデミック時には保健所や病院の外来を助けてもらうことはできないでしょうか。そして外来をやっている看護師が入院、入院の看護師がICUというように、平時からこのような潜在看護師を生かせる仕組みを作っておくのです。さすがに潜在看護師がコロナの最前線に立つのは無理ですが、このような仕組みであれば、いざ有事の時に十分な戦力になりえるのではないでしょうか。
連載◆識者が語る「医療崩壊の真実」(2)―鈴木康裕・前厚生労働省医務技監
(上)「若者に声、届かなかった」 元厚労省コロナ対策司令官、怒涛の7か月
(下)成果報酬の時代に向けて「医療の絶対権力者は医師」はもうやめよう

株式会社グローバルヘルスコンサルティング・ジャパンの代表取締役社長。慶應義塾大学経済学部卒業。米国ミシガン大学で医療経営学、応用経済学の修士号を取得。帰国後、ジョンソン・エンド・ジョンソン株式会社コンサルティング事業部などを経て、2003年より米国グローバルヘルスコンサルティングのパートナーに就任。2004年3月、グローバルヘルスコンサルティング・ジャパン設立。これまで、全国800病院以上の経営指標となるデータの分析を行っている。近著に『医療崩壊の真実』(エムディーエムコーポレーション)など。
| 広報部 | |
 | 事例やコラム、お役立ち資料などのウェブコンテンツのほか、チラシやパンフレットなどを作成。一般紙や専門誌への寄稿、プレスリリース配信、メディア対応、各種イベント運営などを担当する。 |
Copyright 2022 GLOBAL HEALTH CONSULTING All rights reserved.