2021年01月05日
慶應義塾大学医学部・宮田裕章教授(写真)が語る「医療崩壊の真実」の後編。宮田氏は、これまでの病院から始まると考えられていた「医療の定義」が変わる中、医療界がこれに対応するための備えをしなければ、Appleなど「テックジャイアント」の驚異に飲み込まれると警鐘を鳴らす(聞き手はグローバルヘルスコンサルティング・ジャパン社長の渡辺さちこ ※本記事はテキスト記事と動画の両方を掲載※)。
――コロナ以前から医療界の大きな課題としてあった、機能分化と連携の遅れが、新型コロナウイルスによってあぶり出されたとのご指摘を受けました。一方で機能分化と連携は、近隣の病院同士が競合し合うため、その推進が極めて難しいという現状もあります。
非常に悩ましい問題です。医療の質の観点からさまざまなデータを見ると、患者の負担につながるような治療をしている事例も中にはあり、その根底の一つに過当競争があるのではないかと考えています。地域ごとの患者数は限られていて、病院間でその限られたパイの奪い合いあいが発生している可能性があるためです。
こうした状況は、個々の病院のマネジメントに頼るだけでは限界もあり、病院間による話し合いで解決できる問題ではありません。これも地域全体で解決策を考えて、医師を派遣する大学病院や調整役となる行政などが、医療の質向上と経営効率を高めるための目標設定をする必要があるでしょう。しっかりと争いの元となる地域の状況に目を向け、地域の病院間で目標を共有し合うことが、一つのスタートになるのではないかと思います。
ホールディングカンパニー制のような「地域医療連携推進法人」を活用した連携も始まっています。「日本海ヘルスケアネット」の事例では、複数の医療機関の連携により、医療の質も収益も向上しました。名古屋大学と岐阜大学の統合によって2020年4月に設立された「東海国立大学機構」についても、広域連携で地域を支える基盤の可能性に注目しています。

こうした連携による自助努力のほか、これと同時に国や行政による制度的なインセンティブを用意することも欠かせないでしょう。
過当競争を続けるのではなく、連携によるメリットを追求することは、ある程度のステージまでは有効だと思います。ただ、その先には解決することが極めて難しい問題があることも確かです。
――今回のコロナで不要不急の受診を控えるなど、患者の受療行動が変化しました。この動きについてはどう見ていますか。
コロナを契機に、「医療の定義」が変わるのではないかと考えています。これまでは、病院や診療所にきてから医療が始まると考えられてきましたが、受療行動の変化を契機に、「病院や診療所に行く前の『予防医療』までを含めたものが医療である」という認識が広まるのではないかと考えています。
例えば、認知症は年間、15兆円の医療費が投入されています。その一方で、認知症は中等症以上になると、回復が期待できません。医療の質と財政負担を真剣に考えるのであれば、回復が期待できる軽度からの予防医療は欠かせないでしょう。
現在、超高齢社会を支える予防医療にも活用できるサービスが数多く出始めています。Appleが提供するiPhone向けアプリ「ヘルスケア」などがそれで、歩行速度などの個人データを簡単に記録し、可視化できるようになってきました。こうしたツールを活用することで、健康な状態と要介護状態の中間に位置する「フレイル」の手前から、予防医療を通じて医療や介護が必要にならないよう支えていくこともできます。
イギリスのかかりつけ医制度である「GP(General Practitioner)」のように、地域の健康にコミットする医療は、日本にも必要でしょう。認知症にかかる医療費が増え続けるというような未来を変えるためにも、今回の受療行動の変化をきっかけに、どうすれば持続可能な仕組みを構築できるのか、さまざまなアイデアや可能性を考える時期にあるのではないかと考えています。日本で議論されているかかりつけ医制度についても、本質はそこにあるのではないでしょうか。
――日本のかかりつけ医制度においても、患者に提供した医療内容に関わらず定額の報酬を支払う「人頭払い制度(Capitation)」のような可能性も出てくるということでしょうか。
そうした考え方やサブスクリプション(一定期間の利用権を支払う料金体系)モデルの可能性も含めて、日本のこれからのかかりつけ医制度を考えていく必要があると思います。逆に、そうしたモデルを構築できなければ、それをGAFA(Google、Amazon、Facebook、Apple)のようなテックジャイアントに先を越されてしまうかもしれません。
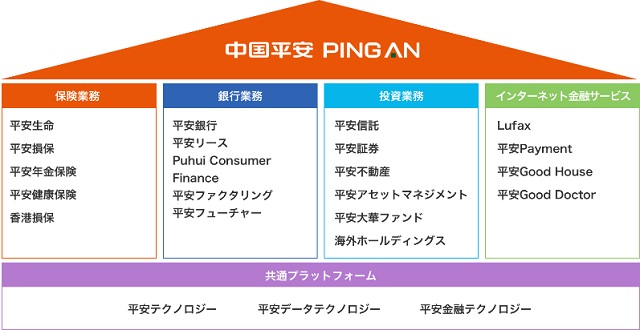
すでに世界では「中国平安保険グループ」が提供するオンラインで気軽に病院の予約や医者に相談できるアプリ「平安グッドドクター」などが根付いています。つまり、「病気になってからが医療」という定義が、世界では変わり始めているのです。「長い人生を健康に過ごすことをいかに支えるか」が、これからの医療に求められる方向性になるのではないでしょうか。
――データで未来を予測し、未来を変えていくとのことですが、ご自身の未来はどのように予測していますか。
それは難しいですね(笑)。予測できる部分とできない部分が入り乱れているからです。

医師でない立場で医療にたずさわるという今のスタンスは、実は20年前から決めていました。まず、自身がやりたいことの軸にあるのは「科学を活用して社会をより良くしたい」という考えです。この「社会」というものを考える上で、これまではお金を軸とした経済合理性が中心の社会だったと思うのですが、これからは単にお金の所有だけではなく、さまざまな「価値」の中で、多様な豊かさが実現する社会になると考えました。この価値を突き詰めていくと、「命」や「QOL」が重要な要素であり、既にそういった価値が可視化されている領域が「医療」でした。私が医療から実践を始めたのは、新しい社会の手がかりが医療分野にあると感じたからです。
軸となる考え方は変わらないので、これについては予測できるのですが、そのビジョンを実現するための手段であるテクノロジーは大きく変わっています。従って実現するための手段について詳細に予測することは簡単ではありません。
例えば、今話題の「デジタル庁」で言うと、デジタル庁の基本計画にも書かれているのですが、行政のあり方も大きく変わっていきます。これまでは、画一化されたサービスを広く届けることが行政の役割であり、「最大多数の最大幸福」の追求がその役割でした。しかし、テクノロジーの進化により、デジタルとAIで一人ひとりに対して誰も取りこぼさない「個別化と包摂」を目指せるようになったことで、デジタル庁の役割は一人ひとりに寄りそい多様な豊かさを実現する社会と明記されました。私自身はこうしたビジョンを「最大『多様』の最大幸福」と呼んでいます(詳細は『最大「多様」の最大幸福 The Greatest happiness of The Greatest “Diversity”』)。
これだけ社会が大きく変わろうとしているので、ちょっと前のイメージの中で安穏としていると、あっという前に取り残されてしまうでしょう。諸行無常の変化の中で新しい時代が作られる時代において、少しでも皆さんに貢献できる活動を続けていきたいと考えています。
――人々の「well-being」に貢献する姿勢は変わらないということですね。それにしても日本のデジタル化の遅れは深刻で、この先どうなってしまうのか不安に感じる日本人も多いかと思います。どうご覧になっていますか。
確かに、日本のデジタル化の遅れは深刻で、そのこともコロナはあぶり出しました。そのことはさまざまな指標を見てもネガティブなことばかりで、例えば、「1週間のうち教室の授業でデジタル機器を使う時間の国際比較(2018年)」では、トップのデンマークが約90%なのに対して、日本は先進諸国37カ国のうち最下位の15%程度という状況です(詳細は『OECD生徒の学習到達度調査(PISA)』)。
ただ、こうした指標をもって徹底的に日本が駄目ということではないと思っています。今回、デジタル化の遅れが深刻であると、社会の転換の必要性を理解して意識できたことは、チャンスでもあるではないでしょうか。スマホ時代の社会転換にフィットできたのは中国です。この機会は逃したものの、次にくる社会像もあるわけですから、日本もまだ「可能性を手にしている時期にある」と考えられるのではないかと。
日本は豊かで多様な価値観に溢れ、健康なシニアが多いです。「食」に関してはありとあらゆる食のレベルが高い。「食」という健康の価値を引き出せる土壌が、日本は世界を見渡しても相当なポテンシャルがあると、私は考えています。一律の合理性だけではなく、今後の「多様かつ豊か」というキーワードにおいて、日本が新しい社会転換にフィットする力を生み出すことができれば、まだまだ可能性はあるのではないでしょうか。
――本日はありがとうございました。

連載◆識者が語る「医療崩壊の真実」(1)―慶應義塾大学医学部・宮田裕章教授
(上)「未来を変える」ことこそが、データ本来の価値
(下)「医療の定義」が変化、テックジャイアントの驚異に備えよ

株式会社グローバルヘルスコンサルティング・ジャパンの代表取締役社長。慶應義塾大学経済学部卒業。米国ミシガン大学で医療経営学、応用経済学の修士号を取得。帰国後、ジョンソン・エンド・ジョンソン株式会社コンサルティング事業部などを経て、2003年より米国グローバルヘルスコンサルティングのパートナーに就任。2004年3月、グローバルヘルスコンサルティング・ジャパン設立。これまで、全国800病院以上の経営指標となるデータの分析を行っている。近著に『医療崩壊の真実』(エムディーエムコーポレーション)など。
| 広報部 | |
 | 事例やコラム、お役立ち資料などのウェブコンテンツのほか、チラシやパンフレットなどを作成。一般紙や専門誌への寄稿、プレスリリース配信、メディア対応、各種イベント運営などを担当する。 |
Copyright 2022 GLOBAL HEALTH CONSULTING All rights reserved.