2021年04月23日
全国自治体病院協議会の小熊豊会長(砂川市立病院名誉院長)が語る医療崩壊の真実。小熊氏は、病院・病床過剰による医療ひっ迫の解消に向けた再編・統合について、この問題は「介護」でも同じと明言。今後の未知の感染症拡大を見据えて、今から介護の再編・統合、医療・介護連携を真剣に議論する必要があると警鐘を鳴らす(聞き手はGHC社長の渡辺さちこ、インタビューは2021年2月24日実施)。
――再編・統合に向けて公立・公的病院に加え「民間病院8割」が大きな壁になっているご指摘をいただきました。一方、自治体病院の再編・統合は、「全体として病床数をそれほど適正化できていない」だったり、「統合によって誕生する新病院が豪奢すぎる」だったり、「政治の道具に使われている」と感じることもあります。
自治体病院が本当に必要かどうかは、それぞれの地域の中で真剣に考えてもらいたい。自治体病院でないとできない医療提供体制を第一に考えるのであれば、本当に必要な設備の施設だけを安価に作って、必要な人員を集めることが何よりも重要だと思っています。

確かに、病院の改築や再編・統合の話になると、行政が絡み、「地元の建築業者にお願いしよう」などとなり、ご指摘の側面を否定できない事例もあるのでしょう。純粋に病院経営や医療を提供する立場から考えれば、必要以上に巨大だったり、過度に華美であったりする必要は全くないと思います。必要以上の投資は、結果として住民に跳ね返ってくるわけなのですから、この点も含めて地域の中で「自治体病院が本当に必要か」ということを真剣に考えてもらいたい。しっかりとした精査もなく、ベッドの利用率が5、6割というような状況は、すぐに改めなければならないと強く感じます。
――自治体病院の経営の効率化は進んでいるでしょうか。
総務省から「新公立病院改革プラン」も提示されていて、少しずつではありますが広まっています。ただ、自治体病院といえども、人口30万人以下の地域が65%もあります。公的病院は自治体病院よりも都会にあるので、やはり地方では自治体病院がその多くの役割を担っているのが現状です。
例えば、地方の「かかりつけ医」の機能を担ったり、療養病床の役割などを担ったりもしています。これら高度急性期以外の機能にも、地方では大きな意義があります。再編・統合に向けた424の自治体病院と公的病院のリストが公表されましたが(関連記事『機能分化やダウンサイジング等の必要性を改めて検証すべき424公立・公的病院等を公表―地域医療構想ワーキング』)、このリストは高度急性期の機能に限定したもので、これだけでは「かかりつけ医」などの機能を担う病院を正しく評価することはできません。
「地域医療構想に関するワーキンググループ」のメンバーを務めていますが、「今この時点で再編計画を進めるのは無理」と申し上げました。コロナが落ち着くまで様子を見ることで他のメンバーも含めて意見が一致しています。また、このリストの中でコロナ患者を見ている病院も多かった。このリストに基づいて再編・統合を話し合って本当にいいのか、時期がきたらもう一度しっかりと話し合うべきでしょう。
――今回のコロナ禍を経験して、病院はクリニックや介護施設との連携も重要と指摘しています。そのお考えの背景を教えていただけますか。
コロナ対策では、病院の話ばかりで「医療」だけが取り上げられがちですが、「介護」の問題も真剣に考えていかなければなりません。特に、介護施設でクラスターが発生している問題については、「介護施設で重篤化しやすい高齢者をどう守るか」を今まで以上に本格的に考えていかなければならないでしょう。病院はなんとか体制を作りましたが、現状のままでは、新型コロナ第4波や次の感染症がきたら、介護が大変なことになります。
具体的には、施設の「体制」「人」「教育」などを、医療と介護の感染症対策を一緒に進めないと、未来に対する対策としては不十分です。ただ、この問題でも難しいのは、介護も民間かつ小さい規模の施設が多いということです。先ほどの再編・統合の議論のように、ここでも再編・統合が必要になるのかもしれません。むしろ、介護は医療よりさらにロットが小さく、しかも医療の知識も豊富ではない。この民間かつ小規模の介護の再編・統合をどうするかは、医療以上に難しい問題になる可能性があります。
ただ、このままでいいとは思えません。感染症対策を介護報酬改定で高く評価する動きもありますが、それだけでは追いつかないでしょう。まず、そもそも介護職員の給料が低すぎます。中にはアルバイトしないと生活できない職員もいるという状況です。その一方で「働き方改革」の壁もあります。非常に難しい中での舵取りにはなりますが、介護スタッフへのお金の投入をもう少し国が真剣に考えないと、未来の介護が成り立たなくなることは間違えありません。国は医療・介護のお金を減らすことばかり考えていますが、必要なところに必要なお金は必要です。医療・介護費の抑制だけでは、安心安全で十分な医療・介護体制は作れません。
クリニックとの連携については、クリニックの医師が定期的に介護施設の患者を診たり、介護施設の職員の教育をしたり、などが必要でしょう。ホテルで療養中の患者をクリニックの医師が診るという連携も考えられます。個人的には「家庭内療養は感染を起こすだけなので日本では避けた方がいい」と思っています。やはり、感染症患者を隔離できる宿泊施設を広めて、医療スタッフがそこに関与して対策を進めるべきです。
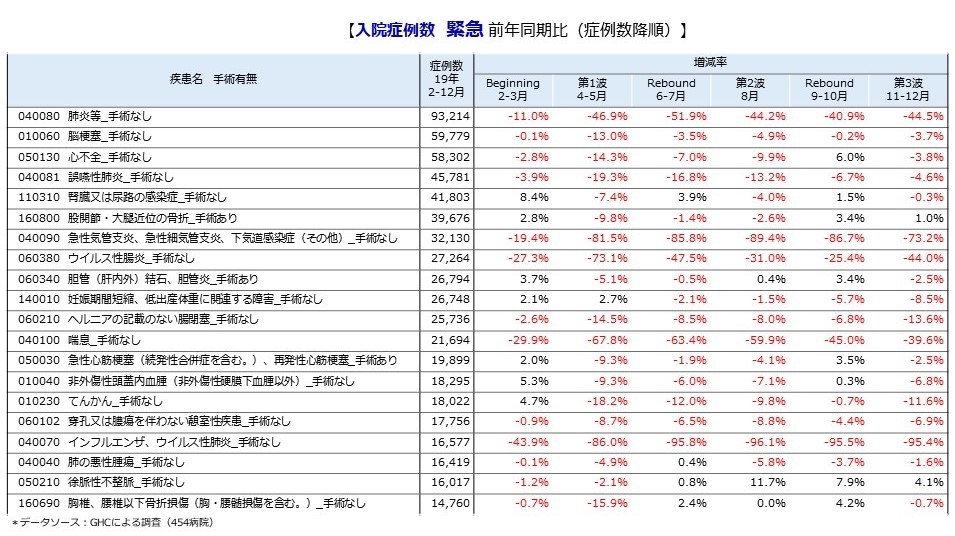
――コロナ禍で顕著だった受療抑制はどのようにご覧になられますか。タクシー代わりの救急やコンビニ受診が減り、さらにコロナ感染予防も功を奏して、外来では風邪やインフルエンザ、入院では急性気管支炎、肺炎やウイルス性腸炎などの感染症は「患者が消えた」と言っていいほどの大激減が未だに続いています(2021年2月現在、参考記事『データが示す「新型コロナ第3波」の教訓』)。
「不必要な医療」が横行しすぎていたということなのでしょう。病院では薬を出して「何かあったら3か月後に来てください」というところを、診療所の中には「2週間に1回」というところもあります。それが本当に必要かどうかということが、今回のコロナで分かってきたのだと感じています。
病院でも「それが本当に必要な受診なのか」という課題があると思います。それら医療の必要性について、今回のコロナが見直しのきっかけになればいいのではないでしょうか。もちろん、必要以上に受診を減らして本来であれば検査で見つけることができた疾患を見落とすようなことがあってはならないことは、言うまでもありません。
そういうところで医療費を減らして、それ以外の本当に必要な医療へしっかりと報酬をつけて回す――。そういうメリハリが必要でしょう。
――最後に今回のコロナで改めて感じたことを教えて下さい。
民間病院も一緒に、地域に本当に必要な医療提供体制を作っていきたい。今回のコロナ禍で、都会の大規模な民間病院がものすごく活躍してくれたことは分かっています。一方、自治体病院といえども、地域によって役割が違います。今回のコロナをすべての自治体病院が担ったわけではありません。それぞれの役割分担を改めて考えてもらいたいです。

あとは何より、日本人一人ひとりの感染防止策が奏効しているということです。また繰り返しになりますが、コロナを見てくれる医療機関が全国のあちこちにあること自体は良いことです。ただ、層別化が十分にできていないので、再編・統合を含めてそれぞれの役割分担は改めて地域で真剣に考えて、行政とともに進めていくべきでしょう。
自治体病院は今後も、住民にとって安心安全な病院であり続けたい。できればそのことは感染症対策だけに終わらず、平時の医療を含めた医療提供体制においても、今回の教訓を生かして、今まで以上の安心安全の提供につなげていきたいと思っています。
――本日はありがとうございました。
連載◆識者が語る「医療崩壊の真実」(3)―小熊豊・全国自治体病院協議会会長
(上)医療資源分散でひっ迫、一番の問題は「民間8割」
(下)「介護の再編・統合」を考える時がきた

株式会社グローバルヘルスコンサルティング・ジャパンの代表取締役社長。慶應義塾大学経済学部卒業。米国ミシガン大学で医療経営学、応用経済学の修士号を取得。帰国後、ジョンソン・エンド・ジョンソン株式会社コンサルティング事業部などを経て、2003年より米国グローバルヘルスコンサルティングのパートナーに就任。2004年3月、グローバルヘルスコンサルティング・ジャパン設立。これまで、全国800病院以上の経営指標となるデータの分析を行っている。近著に『医療崩壊の真実』(エムディーエムコーポレーション)など。
| 広報部 | |
 | 事例やコラム、お役立ち資料などのウェブコンテンツのほか、チラシやパンフレットなどを作成。一般紙や専門誌への寄稿、プレスリリース配信、メディア対応、各種イベント運営などを担当する。 |
Copyright 2022 GLOBAL HEALTH CONSULTING All rights reserved.