2021年10月22日
| 病院名 | 鳥取大学医学部附属病院 | 設立母体 | 国立大学法人 |
|---|---|---|---|
| エリア | 中国地方 | 病床数 | 697 |
| 病院名 | 鳥取大学医学部附属病院 |
|---|---|
| 設立母体 | 国立大学法人 |
| エリア | 中国地方 |
| 病床数 | 697 |
| コンサルティング期間 | 2018 年~ |
「地域と歩む高度医療の実践」を基本理念に掲げる県内唯一の特定機能病院である鳥取大学医学部附属病院(鳥取県米子市、697床、40診療科)。大学病院は高度な医療を提供する一方で、診療科や各部門の独立性が高く、「縦割り構造」による弊害が起きやすい傾向にあります。鳥大病院も同様で、特に経営を担う事務方と医療現場との連携が、長年の課題でした。
それが2018年からの約3年間で大幅改善。原田省病院長は、「ベルリンの壁崩壊くらいの衝撃的な事件」と、ここ数年での大学病院の「縦割り」打破を振り返ります。これにより、円滑なコミュニケーションによる部門間の連携が実現し、これまで以上にチーム医療を推進。大学病院というコントロールが難しい組織の中で、事務方を含めたチーム医療を推進し、ありとあらゆる経営課題を次々と改善していっています。

左から当社・水野、宮田幸宏・事務部長、中村真由美・副病院長(看護部長)、永島英樹・病院長特別補佐、原田省・病院長、武中篤・副病院長、当社・湯原)
鳥大病院の医療を語る上で欠かせないのが、ロボット手術を核とした「低侵襲外科センター」(写真)の成功です。低侵襲外科センターは、診療科の壁をなくした横断的な診療体制の構築を目指して2011年2月設立。「診療科の壁」という縦割り構造の打破により、チーム医療を推進、手術の質を高めるとともに、安心・安全の先進医療の提供を実践してきました。
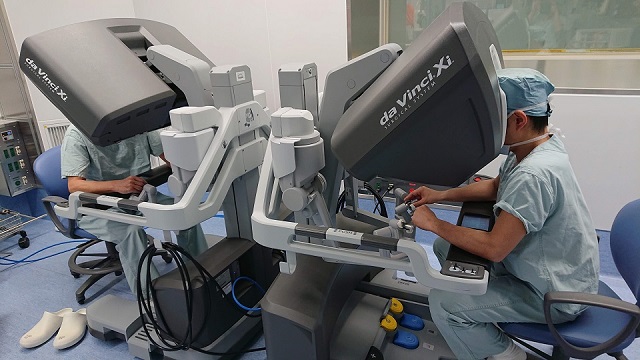
2019年6月には、ロボット手術の手術症例数が1000件を突破。2021年10月現在で約1700件と、先進医療の実践とともに、診療科同士の連携も推進してきました。
ただ、経営を担う事務方と診療科の連携には課題がありました。事務方は何が課題なのか分析ができるものの、診療科との連携が十分にできない部分もあり、分析結果から導き出される具体的なアクションにまでつなげることができていませんでした。
こうした中、2018年8月から当社コンサルティングの利用を開始。事務方も含めた部門間連携の推進が最優先課題だったため、複数の部門がかかわり、連携の「入口」にしやすい入退院サポートセンターの強化を最初の軸としました。その上でDPC対応や「重症度、医療・看護必要度」のデータ精度向上、加算・指導料等の算定最適化などを推進していきました。
例えば、消化器内科の入退院サポートセンターの強化(PFM)では、関係部門へ個別に当社コンサルタントがヒアリングし、課題を見える化。その上で各部門の要望を調整し、可能な限り入院での術前検査や画像診断を減らしたり、その分を外来での検査や画像診断へ移行したりするなど、さまざまな提案を行っていきました。
当初はこうしたプロジェクト単位でのコンサルティング支援を行ってきましたが、現在はコンサルタントが課題を見つけ次第、さまざまな改善提案を行うというスタイルへ移行しています。当初からの各部門へのヒアリング活動を通じて、各部門の経営状況や人間関係も熟知しているからこそできる展開です。また、資料の作成方法や院内アンケートの実施方法など院内からあがってくるさまざまなお困りごとについても随時、ご支援させていただいています。担当しているコンサルタントの湯原は鳥取大学医学部保健学科出身ということもあり、特に看護部に対しては定期的な内部研修(看護師長など中堅層以上の経営意識醸成)の支援、社会保障制度への強みを生かした病院全体へ保険診療に関する研修も提供しています。
今回のコンサルティング支援で最もご評価いただいたのが、部門間連携の推進。つまり、事務方も含めた縦割り構造の打破です。
これまでは各部門の方針ややり方を尊重しすぎるあまり、他部門が何を行っているのかがブラックボックス化していました。そのため、まずはデータを用いて各部門の現状を見える化するとともに、データでは見えない課題を直接、コンサルタントが各部門へヒアリングをしていきました。さらに各部門の要望などを調整することにより、これまでなかった部門間のコミュニケーションが徐々に発生してきた状況を目の当たりにして、原田病院長は「非常に画期的だった」と評価します。
部門間連携が進み、実際のアクションにもつながってきたことから、大きな改善成果も出ています。例えば、前述の消化器内科の入退院サポートセンターの強化では、入院での術前検査や画像診断が大幅に減少するとともに、外来での検査や画像診断は増加しています。また、看護部門が作成した「経営・質評価インジケーター」について精査し、看護部門の頑張りが診療報酬で評価されるための結びつけを推進するなど、医療の質を高めつつ経営効率も向上する取り組みなども進めています。

そのほかにも救急医療管理加算の重症基準の策定や病床再編、画像診断の予約枠調整など、大小含めてさまざまな課題について、それぞれしっかりとアクションにまでつながる改善活動を推進してきました。自病院の関係者だけではアクションにまでつなげるのは難しくとも、コンサルタントという「第三者」の存在を介入させることで、縦割り打破とチーム医療の推進は大きく動き出しました。
大学病院の「縦割り」打破を目指して、事務方も含めたチーム医療を推進してきた原田病院長にお話を伺いました。
――当社のコンサルティング活用を決めた背景を教えて下さい。
以前は別のコンサルティング会社を活用していましたが、一言で言うと「診断」だけで「治療」も「処方」もなかった。当院の強みや弱みは分析するものの、「ではどうすればいいのか」という肝心の提案がありませんでした。

原田病院長
当時の経営企画部門も同じ。分析はできるものの、実際のアクションにつなげることができていなかった。診療報酬を請求する医事課との連携もなく、診療プロセスの見直しに欠かせない各診療科へのフィードバックもなかった。
当時、院長として何よりも欲していたのは、「ブラックボックス」に包まれていた各部門の課題の見える化と、そこから見えた課題を改善できる具体的な提案でした。
手術部門の麻酔科医配置は適切なのか、手術室の稼働状況は適切なのか、薬剤部は病棟薬剤業務実施加算を漏れなく取っているのか――。こうしたさまざまな大小含むさまざまなブラックボックスについて、湯原君たちは手術部門や薬剤部門など各部門まで出向いてヒアリングし、医療の現場と事務方をつないでくれた。現場は現場の意見もあり、事務方には事務方の要望もある。これら問題点を一つずつ丁寧につぶしていき、一歩前へ前進していく経営改善のスタイルは、非常に画期的でした。
――これまでのコンサルティングを振り返って、院内はどのように変わっていきましたか。
大学病院は組織も大きく、大学としての機能と病院として機能が重なる部分もある。学部や診療科ごとの専門性も高い。どうしても分厚い縦割り構造になりがちです。そのため、部門間の交流がほとんどなく、「ノーコミュニケーション」とも言える状態でした。
各診療科、看護部、薬剤部、検査部など、各部門のトップが大学の教授なので、彼らが病院経営に興味を示さなければ、経営改善につながるあらゆることが二の次三の次になってしまう。例えば、画像検査の予約枠を改善したい、外来と入院の棲み分けを明確にしたいと考えても、それを実現できるかどうかは常に独立した部門の判断に委ねられてしまうところがありました。
各部門が独立し、医学や医療の発展に向かって懸命に努力しているのは分かります。ただ、経営の観点からすると、その独立性が部門間のノーコミュニケーションを生み出し、すべてがブラックボックス化し、そのため課題も分からず、当然、改善の優先順位も付けられない状況になってしまう。本来であれば、しっかりと経営改善することで、働き方改革を含む業務効率化を実現したり、それによって提供する医療の質が向上したりする可能性があるにもかかわらず、今まではそれができていなかった。
コンサルティングが始まって以降、今までなかった部門間のコミュニケーションが徐々に発生していきました。医療現場の日々の頑張りについても、できるだけ診療報酬につながる見直しをするなどして、あらゆる場面で医療の質も経営効率も高める取り組みができるようになってきました。
――加算算定の最適化やコスト削減など多くの経営改善を実現されました。中でも印象に残った改善を教えて下さい。
やはり一番大きいのは、大学病院の縦割り構造からの脱却に着手し始めたことです。当院75年の歴史(財団法人米子病院を国に移管し、米子医学専門学校附属医院と改称した1946年から計算)の中で最もドラマチックなことですし、当院にとっては「ベルリンの壁崩壊」のような衝撃的な事件だったと思っています。

しかも、一度崩壊した壁は元には戻らない。病院長には任期があります。私は制度改革の時期だったので6年ですが、2年の人も4年の人もいる。ただ、2年の人ではすべてを把握しきれず、4年の人は分かってきたところで任期を終えてしまう。経営や組織の改革を含めて、何かを変えるには時間がかかります。そうした中、一度壊れたものを元に戻すには、大学の仕組みを変えるほどの相当の労力が必要になるので、今の状況は次の病院長にも引き継がれていくのではないでしょうか。
――なぜ、画期的な改革を実現できたのでしょうか。
診療科の壁をなくした横断的な診療体制の構築を目指し、ダヴィンチを軸にした手術の質向上とチーム医療を実践する「低侵襲外科センター」の存在が大きかったと思います。これがまず大学病院の縦割り構造に風穴を空けてくれました。チーム医療の推進が医療の質を高め、患者にとってもプラスになるという前例があったからこそ、今回の経営的な側面の改革も受け入れられやすかったのではないでしょうか。
――今後の経営課題や目標について教えて下さい。
コロナ禍で経営状況が大きく変わりました。入院単価は上がった一方、稼働率は1割程度下がりました。つまり、偶然ながらコロナ禍で患者の選別が起き、より高度急性期らしい患者構成に変わったのです。この状況を元に戻したくはありません。
先日、国立大学病院長会議で話していたら、同じような状況にある大学病院もありました。この状況を維持していくのであれば、入院や外来での診療内容を見直し、病床規模なども検討するなど、さまざまなことを今まで以上に戦略的に決めていかなければならない。今後はその辺も含めてサポートしてもらいたいと思っています。
――承知しました。本日はありがとうございました。
| 湯原 淳平 (ゆはら・じゅんぺい) | |
 |
コンサルティング部門シニアマネジャー。看護師、保健師。神戸市看護大学卒業。聖路加国際病院看護師、衆議院議員秘書を経て、GHC入社。社会保障制度全般解説、看護必要度分析、病床戦略支援、地域包括ケア病棟・回リハ病棟運用支援などを得意とする。日本経済新聞や週刊ダイヤモンドなどメディアの取材協力も多数。総務省 経営・財務マネジメント強化事業アドバイザー。 |
| 水野 孝一(みずの・こういち) | |
 |
コンサルティング部門アソシエイトマネジャー。診療放射線技師、医療経営士、施設基準管理士。大阪大学医学部保健学科放射線技術科学卒業。病院勤務を経てGHC入社。DPC分析、RIS分析、パス分析、病床戦略、地域連携などの分析を得意とし、国立大学病院や公的病院など複数の改善プロジェクトに従事。若手育成や「CQI研究会」の担当も務める。 |
Copyright 2022 GLOBAL HEALTH CONSULTING All rights reserved.