2021年01月15日
| 病院名 | 医療法人宝生会 PL病院 | 設立母体 | 民間病院 |
|---|---|---|---|
| エリア | 近畿地方 | 病床数 | 370 |
| 病院名 | 医療法人宝生会 PL病院 |
|---|---|
| 設立母体 | 民間病院 |
| エリア | 近畿地方 |
| 病床数 | 370 |
| コンサルティング期間 |
医療法人宝生会PL病院(大阪府富田林市、370床)がわずか1年で、グローバルヘルスコンサルティング・ジャパン(GHC)が提供する経営分析ツール「病院ダッシュボードχ(カイ)」を使いこなし、2019年度の医業収益の大幅改善を実現しました。
PL病院は、大阪府がん診療拠点病院として、集学的ながん医療を推進しており、腹腔鏡下手術や内視鏡治療、IVR治療に代表される低侵襲治療の積極的導入を図り、多くの実績を上げています。救急医療から緩和医療まで幅広く手掛ける同院ですが、診療報酬制度の厳格化に伴う平均在院日数短縮などで病床利用率が低下。早急な経営改善の必要性に迫られていました。
2019年9月から「病院ダッシュボードχ」を導入。理事会を軸とした経営改善体制を仕組み化することで、改善活動に参加する関係者の「全員野球」を促し、短期間ながら成果を上げました。
同院はなぜ、このような仕組みで改善活動を推進してきたのか。仕組み化により、なぜ院内の風通しがよくなり、現場の動きにつながるようになったのか――。その舞台裏について、今回のプロジェクトのキーパーソンである児玉琢磨事務長、清島尚医師(健康管理科部長・内科副部長)、小塚初美医事課長に聞きました(聞き手はGHCコンサルタントの岩瀬英一郎)。

左から児玉事務長、清島医師、小塚医事課長
――「病院ダッシュボードχ」を導入した経緯と背景について教えてください。
児玉事務長:2018年度の実績が芳しくない中、当時はやれることは何でもやってみたいという気持ちだったので、情報収集も含めてGHCの集患のセミナーを受講しました。講師を務められた製鉄記念室蘭病院の前田征洋病院長のプレゼンテーションは素晴らしく、ご自身で「病院ダッシュボードχ」を使いこなし、分析から各診療へのプレゼン資料まで作られ、クリニカルパス改善の提案まで推進されていました。
その際に、「病院ダッシュボードχ」の説明を受けました。「病院ダッシュボードχ」にリニューアルする前のサービスを利用していたのですが、操作速度や見栄え、使い勝手が大幅に改善されており、そのほかにも使いやすくて分かりやすい工夫が多数施されていた。

児玉事務長
素晴らしいと思う一方、こうした一部の人材や部署を軸としたあり方で進めるのは、私達の病院では難しいのかなと感じました。そもそも当院は全員で協力し合ってやっていく文化の組織です。そこで組織全体で改善活動に取り組んでいけるよう、理事会を軸とした推進体制はどうかと考え、これを提案し、理事会で賛同を得たことが最も大きな成功要因だと考えています。
――理事会を軸とした推進体制とは、具体的にはどのような体制なのでしょうか。
児玉氏:まず、最初にコンサルタントの岩瀬さんと何度かディスカッションをして、当院が改善すべき課題を10個挙げてもらいました。この課題ごとに担当理事を置いて、各理事が医事課をはじめ入退院支援・地域連携センター、事務長室、総務部などと連携しながら、理事会で各課題の情報共有をはかりました。また、ほぼ毎月、診療管理会議(※全医師・師長・各部署長が参加)で項目毎の現状報告やお願いをしていくという運用を行ってきました。
小塚医事課長:以前は日常業務に時間が取られることが多く、病院ダッシュボードを触る機会がそもそも少ないという状況でした。しかし今回の体制では、理事の先生とタッグを組んでいたので、改善活動も推進しやすく、「やらなくてはならない」という気持ちも増しました。
――理事の立場としてはいかがでしょうか。ご苦労されることはなかったですか。
清島医師(理事):最初は半信半疑で、具体的に何をすればいいのかを明確にイメージすることができませんでした。ただ、経営が芳しくない状況について、何とかしようと事務長が必死に戦略を練られていることは分かっていたので、何かお役に立てればという気持ちでスタートしました。

清島医師
まずは「病院ダッシュボードχ」を使って慣れることにしました。使い方と見方が分かってくるうちに、「全国平均と比較して当院はどうしてこれほどまでにデータが乖離しているのか」と愕然としました。その要因を調査していくと、例えば救急医療管理加算などでは、重症な患者を受け入れているにもかかわらず、医事課ではその判断ができずに、加算を取りきれていないことが見えてきました。
そのため、どういう症状だったら加算が算定できるのかなどを、診療科と医事課で共通の認識を持つためのシートを作成したり、診療科の医師たちに全国平均との乖離をしっかりとデータで示すようにしました。それまでは何か経営改善のための提案をしても理解が得られにくかった医師たちも、全国平均との差をデータで示されることで耳を傾けてくれるようになりました。
加算活動以外でも、救急車の受け入れ割合が低いというデータがありましたので、救急搬送の24時間対応に向けて(2020年9月から導入)、徐々に院内の受け入れ体制を整備しました。結果、2019年度の救急車受け入れ台数は、前年度比4割増の2,100台。収益増加はもちろん、急性期病院としての役割も大幅に向上できたと考えています。
「みなさんの頑張りをしっかりと経営改善につなげるためにも、医事課との連携をしっかりと行ってください」と意識して何度もお願いしました。医師の負荷を最小限にするため、書類の記入部分をチェックするだけの仕様に変更したり、改善に消極的な医師には直接説明するなど、さまざまな手立てを講じました。
結果、これまであった乖離が徐々に縮まり、平均へと近づくようになってきたのです。平均に近づくにつれ、収益も向上しました。これまでコスト意識が低かった医師たちの行動変容を促せたのは、病院ダッシュボードχによるデータの可視化があったからこそと考えています。副次的な効果としては、医師たちに経営に関係する数字を日々意識してもらえるようになりましたし、診療科と医事課の風通しもかなり良くなったと感じています。
――医事課の立場としてはいかがでしょうか。何が変わったと思われますか。

小塚医事課長
小塚氏:特に加算はこれまで、「この場合は算定していいのか」と考えに考えて算定していました。診療科としっかりと連携できずに医事課だけでこれを行っていると、徐々に消極的になり、保守的になってしまうんです。しかし、今回のように病院が一丸となって協力し合い、医師との連携も取れてくると、自信を持って積極的に算定しようという機運になってきました。このことが最も大きな変化です。
病院ダッシュボードχを使えば、さまざまな項目で他病院と比較し、浮かび上がった課題についてどうすればいいのかということが分かります。例えば、複雑性係数が低いとなると、これを改善するためには副傷病をきちんと付けることなどが、しっかりとマニュアルで解説されています。このことを理事会で確認し合うことで、担当理事とタッグを組んでこれを推進しやすい流れが生まれます。これまで何が課題で何をすればいいのかということが分かりづらかったのですが、事前に課題を具体的にしていただけましたし、それを解決する情報が病院ダッシュボードχには揃っています。
――病院ダッシュボードχの導入で業務量が増えるなど、ネガティブな印象はありますか。
小塚氏:医事課のプロジェクト担当者は、確かに多少の業務量増加はあると思います。ただ、医事課だけではなく、院内全体で推進するという環境が整っていると、成果を出したいという気持ちにもなりますし、実際に成果が出てくるようになってくればモチベーションが上がり、増加した分の業務量はそれほど苦にもならないと考えています。
――孤軍奮闘の状況だとどんな業務もつらいと感じるかもしれませんが、全員野球の中で成果が出てくれば、逆にどんな業務も苦にならないということなのですね。病院ダッシュボードχを導入されて1年が経過しましたが、どのように振り返りますか。
児玉氏:最初に設定した10個の課題すべてで大きな成果が出ているわけではありませんが、中には目覚ましい改善を実現したものもあります。特に加算関連ではかなりの収入増に寄与したものも出てきており、これまでなかなか変化のなかった加算項目でも明確な改善傾向を示し始めるようにもなりました。
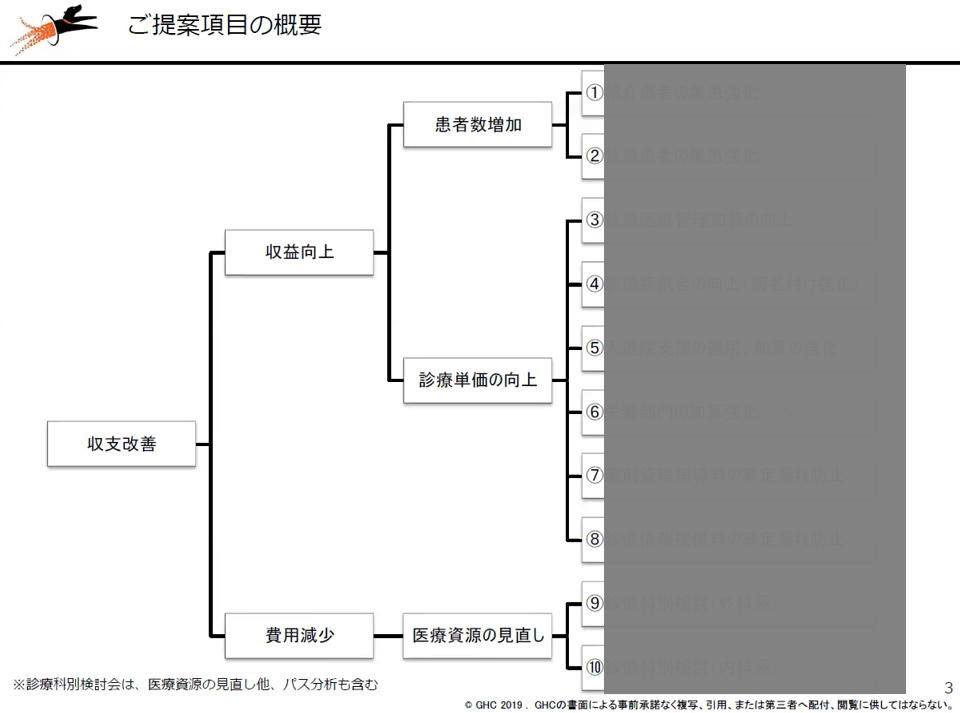
岩瀬がプロジェクト開始当初に示した課題リスト(課題詳細についてはマスク)。課題ごとに担当理事が付き、医事課とタッグを組みながら改善活動を推進していった
そして何よりベンチマークができるようになったことは大きいです。医療従事者は日々、誇りを持って懸命に診療にあたっていますが、他病院と比較したデータで可視化し、その頑張りが必ずしも経営改善につながっていないこともあることを示せることは、行動変容を促す決定打になりえるのだということを、改めて感じています。
また、こうした経営改善の取り組みをさらに加速させる新たな仕組みを導入しました。これまでは担当理事ごとにそれぞれのミッションを推進し、データ確認をしていたのですが、今ではさまざまな切り口の対前年同月比がどういう状況かを、自らが担当している診療科だけではなく、ほかの診療科や課題も含めてデータで可視化できる体制を整えました。院内のデータをオープンな形で見える化したわけです。
理事会でもこれまでのように順番に10個の課題の報告を受けるだけではなく、診療科や課題の全体像をデータで確認し、データに基づいて優先順位を付けるような推進方法に変更しています。
一つひとつの課題をデータで見ていくと、まだまだ改善の余地は多いのですが、徐々にさまざまな課題が改善されつつあります。この状況を担当者間で誰もが見えるようになったことで、自分の担当課題はもちろん、担当以外の課題の改善状況もすぐに把握できるので、今まで以上に院内の経営改善の意識が浸透し、改善へのモチベーションも高まっています。
現在は導入2年目に入りました。2年目も岩瀬さんとともに目標を定め、これまで直接関わりのなかったコメディカル部門も交えた取り組みを継続実施しています。
清島氏:データそれ自体は重要なのですが、それをどう伝えるのかということも極めて重要であるいうことを考えさせられました。
改善につながる課題をデータで示すということは、そのほとんどが担当する医師たちにとってネガティブな情報です。その情報を掲げて責めるような伝え方になってしまうと、医師たちの心を動かすことはできません。「我々の頑張りから生まれる成果はこの程度ではない。この頑張りに相応しい本来の成果を得られるようにご協力いただきたい」というように、関係者たちがポジティブに受け止められる伝え方をすれば、現場の動きにつながるという学びを得る機会にもなりました。
病院ダッシュボードχのような分析ツールを使いこなすためのポイントは2つあると思います。一つは伸び代があって改善すると大きな成果につながる課題をしっかりと見つけ出すこと。成果がなかなか出なければ、やる気も削がれます。そしてもう一つが、経営側から現場側への伝え方。せっかく伸び代がある課題をデータで示せても、ネガティブな伝え方では賛同を得られません。まずは、それぞれの診療努力を充分に理解することが重要だと思います。
――本日はありがとうございました。
| 岩瀬 英一郎(いわせ・えいいちろう) | |
 |
コンサルティング部門マネジャー。経営学修士(MBA)。一橋大学大学院商学研究科経営学修士コース修了。病院コンサルティング会社を経て、GHC入社。経営改善支援、新病院の開院支援、公立病院経営強化プラン策定支援など、幅広い分野の支援を実施しており、特に病床戦略、財務分析、地域連携分析を得意としている。コンサルティング部門チームリーダー。 |
Copyright 2022 GLOBAL HEALTH CONSULTING All rights reserved.